Перейти к:
О РОЛИ БЕЛКА ПОДОЦИНА ПРИ ДИСФУНКЦИИ ПОЧЕК У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 2-го ТИПА
https://doi.org/10.24884/1561-6274-2018-22-5-31-38
Аннотация
ЦЕЛЬ: исследовать роль белка подоцина в прогрессировании нарушения функции почек при ДН у пациентов с СД 2-го типа и ХБП разных стадий.
МЕТОДЫ: исследование являлось открытым, контролируемым с параллельным дизайном в когорте пациентов с СД 2-го типа и ДН с ХБП 1-3а. Продолжительность исследования – 4 года. Выполнены стандартные методы оценки гормонально-метаболического профиля крови и функциональной активности почек в группах пациентов и контрольной группе. Первичная конечная точка исследования – динамика подоцинурии у пациентов на основе метода ИФА.
РЕЗУЛЬТАТЫ: включено 119 пациентов (мужчины – 61 чел.; женщины – 58 чел.) с диагнозом «Сахарный диабет 2 тип. Диабетическая нефропатия. ХБП 1-3а». Пациенты разделены на 3 группы: группа 1, ХБП С1 (n=37); группа 2, ХБП С2 (n=47); группа 3, ХБП С3а (n=35). Контрольная группа – лица без СД и поражения почек (n=30). Показано участие подоцина в регуляции функциональной активности почек (динамика средних значений и корреляций с СЭА и СКФ) и гормонально-метаболических взаимодействий (динамика средних значений гликемии натощак, ПГТТ, Hb1Ac, С-пептида, креатинина, калия, общего ХС, ХС ЛПНП, индекса атерогенности и их корреляций с подоцинурией) при ХБП в условиях СД 2-го типа и ДН.
ЗАКЛЮЧЕНИЕ: анализ динамики корреляций подоцинурии с показателями функциональной активности почек и гормонально-метаболического профиля крови позволил детализировать молекулярный механизм развития ДН при СД 2-го типа. Подоцин является перспективным биомаркером ХБП 1-2 стадий при СД 2-го типа.
Для цитирования:
Ибрагимов В.М., Алискандиев А.М., Сарвилина И.В. О РОЛИ БЕЛКА ПОДОЦИНА ПРИ ДИСФУНКЦИИ ПОЧЕК У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 2-го ТИПА. Нефрология. 2018;22(5):31-38. https://doi.org/10.24884/1561-6274-2018-22-5-31-38
For citation:
Ibragimov V.M., Aliskandiev A.M., Sarvilina I.V. ABOUT THE ROLE OF THE PODOCIN PROTEIN IN DYSFUNCTION OF KIDNEYS IN PATIENTS WITH DIABETES MELLITUS TYPE 2. Nephrology (Saint-Petersburg). 2018;22(5):31-38. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-5-31-38
ВВЕДЕНИЕ
Сегодня актуальными проблемами эндокринологии и нефрологии являются увеличение продолжительности и качества жизни пациентов с сахарным диабетом (СД) 2-го типа, осложненным диабетической нефропатией (ДН), возможно только при совместном ведении пациентов эндокринологом и нефрологом. Истинная распространенность ДН превышает зарегистрированную (8%) в различных регионах России в 2-8 раз [1, 2]. К наиболее ранним признакам ДН относят микроальбуминурию (МАУ), которую выявляют в 15-40% случаев, в том числе и на доклиническом этапе [3]. Протеинурия обнаруживается существенно реже и позже - у 7-10% больных СД 2-го типа. Показана зависимость частоты развития ДН от длительности заболевания, составляющая 7-10% у больных с длительностью СД не более 5 лет, 20-35% у пациентов, страдающих СД 2-го типа в течение 20-25 лет, и 50-57% - при более длительных сроках заболевания [4]. Проблема исследования молекулярных механизмов развития ДН при СД 2-го типа приобрела сегодня новый уровень значимости в связи с введением понятия хронической болезни почек (ХБП).
Мало изученным вопросом диабетологии остается механизм развития поражения почек у больных СД 2-го типа и факторы, определяющий темпы прогрессирования ДН. Остается открытым вопрос о ранних диагностических маркерах ДН при СД 2-го типа. Экспериментальные и клинические данные, опубликованные за период с 1998 по 2017 годы, свидетельствуют о том, что в развитии ДН при СД 2-го типа важную роль играют уровень гликемии, гиперлипидемия, гломерулярная гиперфильтрация, протеинурия, уровень креатинина сыворотки, артериальная гипертензия, гипоальбуминемия, анемия [5-14]. Складывается впечатление о том, что при СД 2-го типа в почечной ткани происходят патологические процессов, независящие от гипергликемии,
Исследователи из Национальной ассоциации по исследованию почек в 2010 г. установили, что поражение подоцитов является стартовым процессом, обусловливающим развитие МАУ и появляющимся до нее. Показаны существующие ограничения в применении теста на подоцитурию для ранней диагностики гломерулопатии, в том числе при СД 2-го типа [15].
Комплексный лабораторный анализ биообразцов мочи пациента с ДН при СД 2-го типа, включающий стандартные методы диагностики, а также методы молекулярного анализа, позволяет исследовать патобиохимические пути развития ДН при СД 2-го типа, выделить новые маркеры возникновения ДН на самой ранней ее стадии.
Цель исследования: изучить роль белка подоцина в прогрессировании нарушения функции почек у пациентов с СД 2-го типа в зависимости от стадии ХБП.
МЕТОДЫ
Клиническое исследование проводилось в соответствии с этическими принципами Хельсинкской декларации и Руководства по надлежащей клинической практике, «Международного руководства по этической экспертизе эпидемиологических исследований, принятого Советом международных научно-медицинских организаций и ВОЗ» (Женева, 2008 г.), нормативными требованиями (Национальный стандарт Российской Федерации ГОСТ Р 52379-2005) и выполнялось с разрешения этического комитета ФГБОУ ВО «Дагестанский государственный медицинский университет» РФ (г. Махачкала).
Когортное клиническое исследование являлось открытым, контролируемым, сравнительным с параллельным дизайном, выполненным на выборке пациентов с СД 2-го типа и ДН с учетом стадий ХБП. Когорта больных формировалась методом случайной выборки. В исследование включено 119 пациентов (мужчины - 61 чел.; женщины - 58 чел.) с диагнозом «Сахарный диабет 2 тип. Диабетическая нефропатия. ХБП С1-3а». Диагноз ДН у больных СД 2-го типа устанавливали с учетом экскреции альбумина (СЭА) с мочой (А1 при СЭА=0-30 мкг/сут, А2 при СЭА=30-300 мг/сут, А3 при СЭА более 300 мг/сут) и скорости клубочковой фильтрации (СКФ), рассчитанной по формуле CKD-EPI (the Chronic Kidney Disease Epidemiology Collaboration equation: C1, С2, С3а, С3б, С4, С5). Выявлены пациенты со стадиями ХБП от С1 до С3а в 3 группах, полученных посредством простой рандомизации на основе стандартных методов исследования:
- я группа: пациенты с ХБП С1 (n=37), СКФ <90 мл/мин/1,73 м2;
- я группа, пациенты с ХБП С2 (n=47), СКФ- 60-89 мл/мин/1,73 м2;
- я группа, пациенты с ХБП С3 (n=35), СКФ- 45-59 мл/мин/1,73 м2.
Контрольная группа (КГ): лица без СД и поражения почек (n=30).
Критерии включения в исследование: диагноз - СД 2-го типа, ДН, ХБП С 1-3а, АГ 1-3 степени; амбулаторные и стационарные пациенты обоего пола от 40 до 70 лет; длительность подтвержденного заболевания СД 2-го типа не менее 3-х лет; наличие добровольного информированного согласия на участие в проведении исследования. Критерии исключения: первичная патология почек недиабетического генеза; СД 1-го типа; частые эпизоды гипогликемии; клинико-лабораторные признаки кетоацидоза; другие эндокринные заболевания; инфекция мочевыделительной системы; признаки острого нарушения мозгового кровообращения в момент госпитализации, черепномозговая травма, нейроинфекция, эпилепсия, болезнь и синдром Паркинсона; острый инфаркт миокарда, симптоматическая артериальная гипертензия (АГ), сердечная недостаточность II и III стадии; острое воспалительное заболевание или его обострение; тяжелые нарушения функций печени и почек; злокачественные новообразования; подагра; коллагенозы; гипотиреоз; васкулиты; беременность; курение в настоящий момент или в анамнезе; алкоголизм, наркомании; отказ пациента от участия в исследовании; по административным причинам.
Все пациенты были стратифицированы согласно критериям, изложенным в Национальных рекомендациях [16]. Категория пациентов с СД 2-го типа соответствовала диагностическим критериям СД и других нарушений гликемии, в том числе учитывали также в гликозилированного гемоглобина (HbA1c) >6,5 % (48 ммоль/моль) (ВОЗ, 2011 г.) [17]. Продолжительность исследования составила 4 года. Персонализация выбора сахароснижающих препаратов выполнялась в зависимости от доминирующей клинической проблемы [17]: пациенты группы 1 получали производное сульфонилмочевины (СМ) гликлазид МВ в дозе 30-120 мг/сут; пациенты группы 2 - ингибитор натрий-глюкозного котранспортера 2-го типа (иНГЛТ-2) эмпаглифлозин в дозе 10-25 мг/сут; пациенты группы 3 - производное СМ гликлазид МВ в дозе 30-60 мг/сут и иНГЛТ-2 эмпаглифло- зин в дозе 10-25 мг/сут.
Пациенты исследуемых групп получали антигипертензивную терапию при АГ 1-3 степени одним из 4 гипотензивных лекарственных средств из групп β-адреноблокаторов (небиволол), блокаторов к рецептору ангиотензинаП (валсартан), блокаторов медленных кальциевых каналов (амлодипин) в стандартной дозе в течение исследования либо их комбинацией, в том числе, с диуретиком индапамидом - ретардом. Все пациенты получали аторвастатин в дозе 10-20 мг/сут, для первичной и вторичной кардиоваскулярной профилактики - ацетилсалициловую кислоту в дозе 100 мг/сут.
Выполняли оценку показателей центральной (суточное мониторирование АД, «ABPM-05», Венгрия) и почечной гемодинамики [метод ультразвуковой допплерографии (УЗДГ), «SonoAce R3», «Samsung Medison», Южная Корея], метаболического профиля крови пациентов [гликемия натощак и через 2 ч - пероральный глюкозотолерантный тест (ПГТТ), липидограмма, уровень креатинина и калия в сыворотке крови] на лабораторной станции «Olympus AU640» («Olympus Сorporation», Япония), общеклинический анализ мочи на анализаторе «Clinitek Advantus» («Siemens Healthineers Global», США), количественное определение C-пептида в сыворотке крови методом ИФА на автоматической системе «IMMULITE 2000» («Siemens», Германия). Измерение мочевой экскреции альбумина в сутки (СЭА) и уровня Hb1Ac проводили на анализаторе «DCA 2000+» («Байер», Германия). Для количественной оценки МАУ применяли анализатор альбумина «HemoCue Albumin 201» (Швеция). Метод расчета СКФ включал применение формулы CKD-EPI [18]:
для мужчин СКФ = 141* [(min креатинин плазмы, мг/дл/0,9)-0,411 * [(max креатинин плазмы, мг/ дл/0,9)-1,209 * 0,993возраст,лет;
для женщин: СКФ = 141 * [(min креатинин плазмы, мг/дл/0,7)-0,329 * [(max креатинин плазмы, мг/дл/0,7)-1,209 * 0,993возраст, лет * 1,018.
Для количественного определения в биообразцах мочи пациентов подоцина методом ИФА (мультиплексный анализатор «Luminex MAGPIX», США) применялся набор реагентов («eBioscience», США) с диапазоном 0,16 - 10 нг/мл.
В среде статистической программы «Statistica 12.0» («StatSoft Inc», США) рассчитан необходимый объем выборки. Описательный анализ клинического исследования включал основные статистические показатели (выборочное среднее, ошибка выборочного среднего). Достоверность различий между независимыми группами оценивали с помощью критерия Манна-Уитни. Проводили корреляционный анализ с вычислением коэффициентов линейной корреляции Пирсона (r). Нулевую статистическую гипотезу об отсутствии различий и связей отвергали при p<0,05.
РЕЗУЛЬТАТЫ
В исследовании мы верифицировали 119 пациентов с СД 2-го типа и ДН с ХБП С1-С3а стадий согласно клинико-анамнестической характеристике, представленной в табл. 1 и соответствовавшей критериям включения/невключения в исследование.
Результаты анализа показателей центральной и почечной гемодинамики в 3 группах пациентов с ДН, СД 2-го типа и ХБП 1-3а стадий представлены в табл. 2.
Мы отметили достоверное повышение уровней среднего дневного САД, ночного САД и ДАД, ЧСС в группе пациентов с СД 2-го типа и ХБП 1-3а стадий, а также среднего дневного ДАД в группах 2 и 3 по сравнению с КГ. Статистически значимых различий между средним значением индекса RI и показателем Vmin в междолевых артериях, по данным УЗДГ, в КГ и исследуемых группах не выявлено. В группе 3 при ХБП 3 а зарегистрировано достоверное увеличение показателя Vmax в междолевых артериях по сравнению с КГ при отсутствии значимых межгрупповых различий и различий по данному показателю в группах 1 и 2 с КГ.
Результаты анализа показателей гормональнометаболического профиля крови и функциональной активности почек в 3 группах пациентов с ДН, СД 2-го типа и ХБП 1-3а стадий представлены в табл. 3.
Таблица 1 / Table 1
Клинико-анамнестическая характеристика пациентов с сахарным диабетом 2 типа
Clinical and anamnestic characteristics of patients with diabetes mellitus type 2
Показатель | Целевая популяция(выборка) |
|---|---|
Пол (мужчины/женщины) | 61/58 |
Возраст, годы | 59,5±0,3 (52,0-67,0) |
Масса тела, кг | 86,3±0,4 (70,0-98,0) |
Рост, см | 174,4±0,4 (165,0-185,0) |
Индекс массы тела, кг/см2 | 28,7±0,1 (25,8-32,8) |
Длительность СД 2 типа1, годы | 7,8±0,2 (5,0-10,0) |
Длительность АГ2, годы: |
|
1 степени | 4,2±0,1 (3,0-6,0) |
2 степени | 5,7±0,2 (4,0-8,0) |
3 степени | 9,0±0,1 (7,0-11,0) |
Доля пациентов по шкале комбинированного риска сердечно-сосудистых событий и терминальной почечной недостаточности у больных с ХБП в зависимости от категории СКФ и альбуминурии (%): |
|
низкий риск | 11,8 |
умеренный риск | 54,6 |
высокий риск | 26,9 |
очень высокий риск | 6,7 |
Пациенты с факторами риска, кол: наследственная отягощенность - |
|
СД 2 типа | 119 |
наличие в анамнезе больного - |
|
нарушенная гликемия натощак или НТГ3 | 119 |
АГ | 101 |
ССЗ4 | 109 |
ДЛП5 | 112 |
СПКЯ6 | 27 |
гестационный СД или рождение крупного плода | 24 |
возраст > 45 лет | 119 |
курение | 68 |
нерациональное питание | 119 |
избыточная масса тела и ожирение | 119 |
низкая физическая активность | 112 |
Диабетическая нефропатия (категории по СЭА7), кол.: |
|
категория А1, СЭА - 0-30 мкг/сут | 14 |
категория А2, СЭА - 30-300 мг/сут | 97 |
категория А3, СЭА > 300 мг/сут | 8 |
ХБП9, стадии, кол.: |
|
ХБП, стадия С1 (СКФ10<90 мл/мин/1,73 м2) | 37 |
ХБП, стадия С2 (СКФ 60-89 мл/мин/1,73 м2) | 47 |
ХБП, стадия С3а (СКФ 45-59 мл/мин/1,73 м2) | 35 |
Примечание. Данные представлены в виде M±SEM (минимальное-максимальное значение), n - количество пациентов в исследуемой группе, М - среднее значение, SEM - стандартная ошибка среднего значения; 1СД 2 типа - сахарный диабет 2 типа, 2АГ - артериальная гипертензия,3НТГ - нарушенная толерантность к глюкозе, 4ССЗ - сердечно-сосудистые заболевания, 5ДЛП - дислипопротеинемии, 6СПКЯ - синдром поликистозных яичников, 7СЭА - скорость экскреции альбумина с мочой, 8ХБП - хроническая болезнь почек, 9СКФ - скорость клубочковой фильтрации.
Таблица 2 / Table 2
Показатели центральной и почечной гемодинамики
Indices of central and renal hemodynamics
Показатель | Группа 1 (n=37) M±SEM | Группа 2 (n=47) M±SEM | Группа 3 (n=35) M±SEM | КГ(n=30) M±SEM |
|---|---|---|---|---|
| Центральная гемодинамика (данные СМАД1) | ||||
Среднее дневное САД2, мм рт. ст. Среднее дневное ДАД3, мм рт. ст. Среднее ночное САД, мм рт.ст. Среднее ночное ДАД, мм рт.ст. ЧСС4, уд/мин | 115,2±3,1 1)' 66,7±2,1 1)* 115,4±1,8 1)*** 66,8±1,4 1)*** 72,3±1,2 1)** | 134,7±3,9 1)***2)*** 72,8±2,4 1)***2)** 120,5±2,3 1)***2)** 75,2±1,6 1)***2)*** 79,5±1,3 1)***2)*** | 145,4±4,1 1)***2)***3)* 82,0±2,8 1)***2)***3)*** 129,4±2,6 1)***2)***3)*** 81,5±1,7 1)***2)***3)* 85,3±1,5 1)***2)***3)*** | 111,5±2,8 61,5±1,9 110,2±1,2 59,7±1,3 68,5±1,1 |
| Внутрипочечная гемодинамика (данные УЗДГ5 междолевых артерий) | ||||
Vmax6, см/с Vmin7, см/с RI8 | 36,8±1,2 1)' 14,2±1,1 1)' 0,62±0,04 1)' | 37,2 ±1,4 1)2)' 14,8±1,2 1)2)' 0,61±0,02 1)2)' | 39,4±1,8 1)*2)'3)' 15,5±1,4 1)'2)'3)' 0,6±0,01 1)'2)'3)' | 35,9±1,1 13,7±0,9 0,64±0,05 |
Примечание. n - количество пациентов в исследуемой группе, М - среднее значение, SEM - стандартная ошибка среднего значения; 1СМАД - суточное мониторирование артериального давления; 2САД -систолическое артериальное давление; 3ДАД - диастолическое артериальное давление; 4ЧСС-частота сердечных сокращений; 5УЗДГ - ультразвуковая допплерография; 6Vmax - максимальная скорость кровотока; 7Vmin - минимальная скорость кровотока; 8Я1-индекс резистивности; различия по критерию Манна-Уитни между 1) КГ/ группа 1/ группа 2/группа 3; 2) группа 1/группа 2; 3) группа 2/группа 3: ' нет различий; * p<0,05; ** p<0,001; *** p<0,0001.
Нами выявлено достоверное увеличение гликемии натощак и ПГТТ, Hb1Ac, С-пептида, калия во всех группах пациентов с СД 2-го типа и ДН, а также уровня креатинина в группах 2 и 3 по сравнению с аналогичными показателями КГ. Отсутствовали межгрупповые различия по показателю гликемии натощак (группы 2/3), Hb1Ac (группы 1/2), С-пептида (группы 1/2, 2/3), креатинина (КГ/ группа 1, группы 1/2, 2/3), калия (группы 1/2). Значимое увеличение общего ХС, ХС ЛПНП и индекса атерогенности зарегистрировано во всех группах пациентов по сравнению с КГ при отсутствии достоверных различий по параметру ХС ЛПВП. Показано достоверное уменьшение общего ХС в группе 3 в сравнении с группой 2 и индекса атеро- генности в группах 2 и 3 в сравнении с группой 1.
Продемонстрировано достоверное увеличение средних значений СЭА в группах 2 и 3 по сравнению с группой 1 у пациентов с СД 2-го типа и ДН, а также статистически значимое увеличение СКФ в группе 2 по сравнению с КГ и достоверное его снижение в группе 3 по сравнению с КГ, группами 1 и 2. Нами отмечено достоверное увеличение подоцинурии во всех исследуемых группах пациентов по сравнению с КГ при его статистически значимом уменьшении в группе 3 в сравнении с группами 1 и 2.
Корреляционные взаимосвязи между подоцинурией и гликемией натощак, концентрацией С-пептида, СЭА, СКФ показаны на рис. 1-4.
Обнаружены сильные обратные корреляции между подоцинурией и гликемией натощак, С-пептидом и СЭА в группе пациентов с СД 2-го типа и ХБП 3 а стадии при наличии сильных прямых корреляций между данными показателями в КГ, группах 1 и 2. Сильные обратные корреляции в группах 1 и 2 и сильная прямая корреляция в группе 3 были выявлены между подоцинурией и СКФ при слабой обратной корреляции в КГ.
ОБСУЖДЕНИЕ
Полученные данные инструментальных и лабораторных методов анализа продемонстрировали участие белка подоцина в регуляции функциональной активности почек при ДН и ХБП 1-3 а (динамика средних значений и корреляционных взаимодействий с показателями СЭА, СКФ), а также в функционировании гормональнометаболических взаимодействий в организме пациентов (динамика средних значений и корреляций гликемии натощак, ПГТТ, уровней Hb1Ac, С-пептида, креатинина, калия, общего ХС, ХС ЛПНП и индекса атерогенности), определяющих прогрессирование ХБП при СД 2-го типа.
Подоцин является специфическим белком подоцитов, которые являются незаменимой структурой гломерулярного фильтрационного барьера в почках и предохраняют пациентов с ДН от потери белка. Подоцин взаимодействует с другими молекулами посредством PI3K/AKT- и MAPK- сигнальных патологических каскадов, обеспечивая функциональное единство нефронов. Появление подоцина в моче ассоциируется с активацией процессов гломерулосклероза посредством увеличения синехий между подоцитами и базальной мембраной гломерул. Результатом межмолекулярных взаимодействий подоцина является старт процесса эпителиально-мезенхимальной трансформации: утолщения базальных мембран и гломерулярного мезангиального матрикса, расширения тубулоинтерстициального пространства при увеличении экстрацеллюлярного матрикса (ЭЦМ). Внутри- и внеклеточные процессы приводят к типичным морфологическим изменениям в почечной ткани при ДН, которые мы регистрируем в виде изменения параметров СЭА и СКФ, а также динамики показателей гормонально-метаболического профиля крови - регуляторов процесса прогрессирования ХБП при СД 2-го типа. Обнаружение подоцинурии у пациентов с СД 2-го типа и ХБП 1 и 2 стадий, включавших пациентов с нормоальбуминурией и МАУ, свидетельствует о возможности применения подоцина в качестве диагностического биомаркера на доклинических стадиях ДН, а также новой терапевтической мишени для профилактики ДН при СД 2-го типа.
Таблица 3 / Table 3
Показатели гормонально-метаболического профиля крови и функциональной активности почек
Indicators of the hormone-metabolic profile of blood and the functional activity of the kidneys
Показатель | Группа 1 (n=37) M±SEM | Группа 2 (n=47) M±SEM | Группа 3 (n=35) M±SEM | КГ (n=30) M±SEM |
|---|---|---|---|---|
| Гормонально-метаболический профиль крови | ||||
Глюкоза натощак, ммоль/л ПГТТ1, ммоль/л Hb1Ac2, % С-пептид, пмоль/л3 Общий холестерин, ммоль/л ХС ЛПНП4, ммоль/л ХС ЛПВП5, ммоль/л Индекс атерогенности Креатинин, мкмоль/л7 Калий, ммоль/л | 6,4±0,1 1)*** 6,9±0,2 1)** 6,8±0,2 1)*** 929,4±48,7 1)*** 6,4±0,2 1)*** 3,4±0,1 1)*** 1,3±0,1 1)' 4,4±0,1 1)*** 84,5±3,8 1)' 4,1±0,05 1)*** | 8,1±0,4 1)***2)*** 8,3±0,3 1)***2)*** 7,1±0,2 1)***2)' 954,9±59,2 1)***2)' 6,0±0,2 1)***2)' 3,2±0,1 1)*2)' 1,5±0,1 1)2)' 4,0±0,1 1)2) 89,2±4,1 1)*2)' 4,4±0,06 1)***2)' | 8,7±0,4 1)***2)***3)' 9,8±0,7 1)***2)***3)*** 7,7±0,3 1)***2)**3)* 1032,2±95,4 1)***2)'3)' 5,9±0,2 1)**2)***3)' 3,2±0,1 1)*2)'3)' 1,5±0,1 1)'2)'3)' 3,9±0,1 1)**2)**3)' 95,6±4,5 1)***2)***3)' 4,9±0,07 1)***2)***3)*** | 5,2±0,2 5,8±0,2 5,3±0,1 746,1±46,7 5,2±0,1 2,8±0,1 1,5±0,1 3,5±0,1 80,1±3,1 4,5±0,06 |
| Лабораторные показатели функциональной активности почек мочи | ||||
СЭА6, мг/сут СКФ7, мл/мин/1,73 м2 Подоцин, нг/мл | 7,1±1,5 90,2±3,2 1)' 22,4±0,9 1)*** | 155,9±24,6 2)*** 81,3±3,1 1)***2)** 25,7±0,9 1)***2)* | 324,2±34,6 2)***3)*** 58,4±2,2 1)***2)***3)*** 16,4±0,6 1)***2)***3)*** | - 95,2±3,5 2,5±0,1 |
Примечание. n - количество пациентов в исследуемой группе, М - среднее значение, SEM - стандартная ошибка среднего значения;1ПГТТ - пероральный глюкозотолерантный тест; 2Hb1Ac - гликозилированный гемоглобин; 4XC ЛПНП - холестерин в липопротеинах низкой плотности; 5XC ЛПВП - холестерин в липопротеинах высокой плотности; 6СЭА - скорость экскреции альбумина; 7СКФ - скорость клубочковой фильтрации; различия по критерию Манна-Уитни между 1) КГ/ группа 1/ группа 2/ группа 3; 2) группа 1/группа 2; 3) группа 2/группа 3: ' нет различий; * p<0,05; ** p<0,001; *** p<0,0001.
ЗАКЛЮЧЕНИЕ
Подоцин является перспективным биомаркером ХБП 1-2 стадий при СД 2-го типа для включения его в неинвазивные диагностические тесты для мочи. Анализ динамики корреляций подоцинурии, показателей функциональной активности почек и параметров гормонально-метаболического профиля крови позволил детализировать молекулярный, внутри- и внеклеточный механизм развития ДН при СД 2-го типа. Дальнейшие исследования сигнальных патологических путей и молекул, синтезируемых, секретируемых и формирующих ЭЦМ, лежат в основе разработки стратегий методов профилактики ДН при СД 2-го типа и ХБП разных стадий.
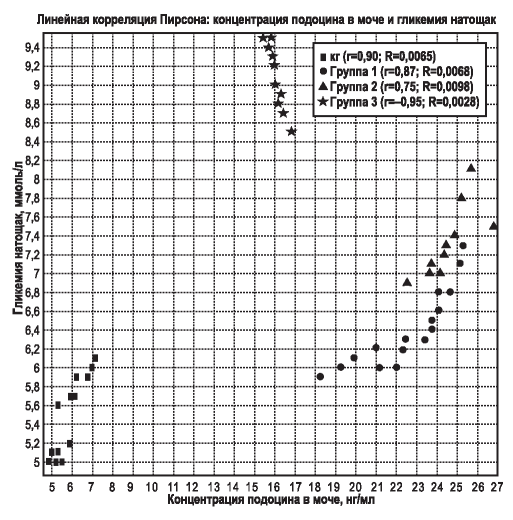
Рис. 1. Взаимосвязь между подоцинурией и гликемией натощак в контрольной и исследуемых группах (линейная корреляция Пирсона).
Figure 1. Iinteractions between podocinuria and fasting glycemia in the control and in the study groups (Pearson linear correlation). Здесь и на рис. 2-4: r - линейная корреляция Пирсона; R - стандартная ошибка при отклонении от нулевой гипотезы; КГ - контрольная группа.

Рис. 2. Корреляционные взаимодействия между подоцинурией и уровнем С-пептида в крови в контрольной группе и исследуемых группах (линейная корреляция Пирсона).
Figure 2. Interactions between podocinuria and C-peptide level in the blood in the control and in the study groups (Pearson linear correlation)

Рис. 3. Корреляционные взаимодействия между подоцинурией и скоростью экскреции альбумина в контрольной группе и исследуемых группах (линейная корреляция Пирсона).
Figure 3. Interactions between podocinuria and albumin excretion rate in the control and in the study groups (Pearson linear correlation).
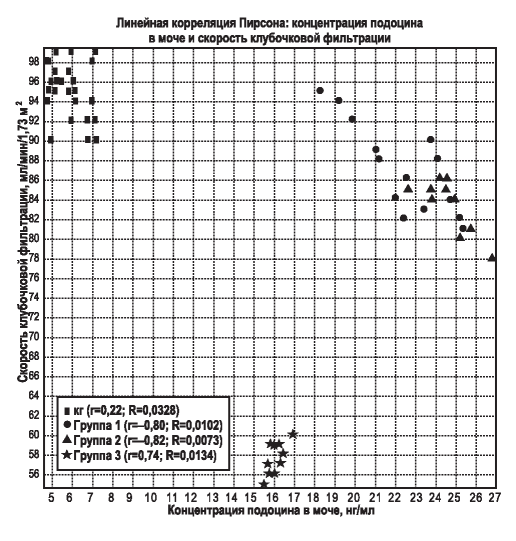
Рис. 4. Корреляционные взаимодействия между подоцинурией и скоростью клубочковой фильтрации в контрольной группе и исследуемых группах (линейная корреляция Пирсона).
Figure 4. Interactions between podocinuria and glomerular filtration rate in the control and in the study groups (Pearson’s linear correlation).
Список литературы
1. Дедов ИИ, Шестакова МВ, Майорова А.Ю. Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 8-й выпуск. Сахарный диабет 2017; 20(1S):1-112 [Dedov II, Shestakova MV, Mayorova AY. Algorithms of specialized medical care for patients with diabetes, 8th edition. Diabetes mellitus 2017; 20 (1S): 1-112]
2. Маслова ОВ, Сунцов ЮИ, Шестакова МВ и др. Распространенность диабетической нефропатии и хронической болезни почек при сахарном диабете в Российской Федерации. Клиническая нефрология 2010; (3):45-50 [Maslova OV, Suntsov YuI, Shestakova MV. The prevalence of diabetic nephropathy and chronic kidney disease in diabetes mellitus in the Russian Federation. Clinicheskaya nefrologiya 2010; (3): 45-50]
3. Нагайцева СС, Швецов МЮ, Шалягин ЮД и др. Факторы риска повышения альбуминурии как раннего маркера хронической болезни почек в разных возрастных группах. Нефрология 2013;17(4):58-62. https://doi.org/10.24884/1561-6274-2013-17-4-58- 62 [Nagaytseva SS, Shvetsov MY, Shalyagin YD et al. Assessment of albuminuria and chronic kidney disease risk factors in different gender groups. Nephrology (Saint-Petersburg). 2013;17(4):58-62. (In Russ.) https://doi.org/10.24884/1561-6274-2013-17-4-58-62]
4. Gall MA, Rossing P, Skøtt P et al. Prevalence of micro- and macroalbuminuria, arterial hypertension, retinopathy and large vessel disease in European type 2 (non-insulin- dependent) diabetic patients. Diabetologia 1991; 34(9):655–661
5. Добронравов ВА, Галкина ОВ, Зубина ИМ, Смирнов АВ. Клинические факторы, ассоциированные с выявлением ранних стадий хронической болезни почек у больных сахарным диабетом 1 типа. Нефрология 2015;19(6):9-13 [Dobronravov VA, Galkina OV, Zubina IM, Smirnov AV. Clinical factors associated with the occurence of early stages of chronic kidney disease in patients with diabetes mellitus type 1. Nephrology (Saint- Petersburg). 2015;19(6):9-13. (In Russ.)]
6. Patel A, MacMahon S, Chalmers J et al. ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358: 2560–2572 doi: 10.1056/NEJMoa0802987
7. Ekinci EI, Jerums G, Skene A et al. Renal structure in normoalbuminuric and albuminuric patients with type 2 diabetes and impaired renal function. DiabetesCare 2013; 36(11):3620- 3626. Doi: 10.2337/dc12-2572
8. Hall JE, Henegar JR, Dwyer TM et al. Is obesity a major cause of chronic kidney disease? AdvRen Replace Ther 2004; 11(1):41-54. Doi: https://doi.org/10.1053/j.arrt.2003.10.007
9. Смирнов АВ, Добронравов ВА, Кисина АА и др. Клинические рекомендации по диагностике и лечению диабетической нефропатии. Нефрология 2015;19(1):67-77 [Smirnov AV, Dobronravov VA, Kisina AA et al. Clinical practice guideline for diagnostics and treatment of diabetic nephropathy. Nephrology (Saint-Petersburg). 2015;19(1):67-77 (In Russ.)]
10. Rask-Madsen C, King GL. Kidney complications: factors that protect the diabetic vasculature. NatMed 2010;16(1):40-41 [doi: 10.1038/nm0110-40]
11. Meeta Sharma, The RENAAL Study Investigation Clinical Diabetes 2002;20(1):19-20. Doi.org/10.2337/diaclin.20.1.19
12. Van Buren PN, Toto R. Hypertension in Diabetic Nephropathy: Epidemiology, Mechanisms, and Management. Advances in chronic kidney disease 2011;18(1):28-41. Doi:10.1053/j.ackd.2010.10.003.
13. Haller C. Hypoalbuminemia in Renal Failure. Pathogenesis and Therapeutic Considerations. Kidney Blood Press Res 2005; (28):307–310. Doi: 10.1159/000090185
14. McClellan W, Aronoff SL, Bolton WK, et al, The prevalence of anemia in patients with chronic kidney disease. Current Medical Research and Opinion 2004; 20(9): P.1501-1510. Doi: 10.1185/030079904X2763
15. Trimarchi H. Podocyturia: Potential applications and current limitations. World J Nephrol 2017;6(5): 221–228. Doi: 10.5527/wjn.v6.i5.221
16. Смирнов АВ, Добронравов ВА, Кисина АА и др. Диабетическая нефропатия. В: Шилов ЕМ, Смирнов АВ, Козловская НЛ, ред. Нефрология. Клинические рекомендации. ГЭОТАР-Медиа, М., 2016: 460-477 [Smirnov AV, Dobronravov VA, Kisina A.A. et al. Diabetic nephropathy In: Shilov EM, Smirnov A.V., Kozlovskaya NL, ed. Nephrology. Clinical recommendations. GEOTAR-Media, Moscow, 2016: 460-477]
17. American Diabetes Association. Standards of medical care in diabetes. Diabetes Care 2017; 40 (1):S1- S135 [Doi. org/10.2337/dc17-in01]
18. Levey AS, Stevens LA, Schmid CH et al. A New Equation to Estimate Glomerular Filtration Rate. Ann Intern Med 2009; 150:604-612
Об авторах
В. М. ИбрагимовРоссия
Кафедра факультетской и госпитальной педиатрии
367015, Россия, Республика Дагестан, г. Махачкала, пр. Ленина, д. 1
Доц. Ибрагимов Вагиф Магомедэминович, канд. мед. наук
Тел.: +7 (928) 941-13-84, 8 (872) 267-07-94
А. М. Алискандиев
Россия
Кафедра факультетской и госпитальной педиатрии, заведующий кафедрой
367015, Россия, Республика Дагестан, г. Махачкала, пр. Ленина, д. 1
Проф. Алискандиев Алаудин Магомедович, д-р мед. наук
Тел.: +7 (960) 407-35-50
И. В. Сарвилина
Россия
344002, Россия, г. Ростов-на-Дону, ул. Социалистическая, д. 74, офис 1030
Сарвилина Ирина Владиславовна, д-р мед. наук
Тел.: 8 (632) 200-30-73, +7 903-436-48-66
Рецензия
Для цитирования:
Ибрагимов В.М., Алискандиев А.М., Сарвилина И.В. О РОЛИ БЕЛКА ПОДОЦИНА ПРИ ДИСФУНКЦИИ ПОЧЕК У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 2-го ТИПА. Нефрология. 2018;22(5):31-38. https://doi.org/10.24884/1561-6274-2018-22-5-31-38
For citation:
Ibragimov V.M., Aliskandiev A.M., Sarvilina I.V. ABOUT THE ROLE OF THE PODOCIN PROTEIN IN DYSFUNCTION OF KIDNEYS IN PATIENTS WITH DIABETES MELLITUS TYPE 2. Nephrology (Saint-Petersburg). 2018;22(5):31-38. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-5-31-38
JATS XML








































