Перейти к:
ДИАГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ ЦИТОКИНОВОГО ПРОФИЛЯ СЫВОРОТКИ КРОВИ ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК У ДЕТЕЙ
https://doi.org/10.24884/1561-6274-2018-22-4-81-89
Аннотация
ЦЕЛЬ: изучить диагностическую и прогностическую значимость определения показателей цитокинового статуса сыворотки крови у детей с различными нозологическими формами заболеваний почек.
ПАЦИЕНТЫ И МЕТОДЫ. Под наблюдением находились 255 детей с различными заболеваниями почек [с мочекаменной болезнью (МКБ) – 16, с воспалительными заболеваниями почек (МВЗП) – 174, с гломерулопатиями (ГН) – 65]. Во всех группах обследуемых преобладали дети с 1-й и 2-й стадией ХБП (100, 97,5 и 95,4% соответственно). Контрольную группу составили 50 практически здоровых детей. У всех обследованных определяли содержание в сыворотке крови TNF-α, TNF-RI и TNF-RII, IL- 10, TGF-β1 и TGF-β3, IL-2, IL-2-SR).
РЕЗУЛЬТАТЫ. Повышение уровня TNF-α сыворотки крови можно рассматривать как высокоспецифичный маркер хронизации острого пиелонефрита, тогда как снижение концентрации TNF-RII – отнести к показателям полной клинико-лабораторной ремиссии пиелонефрита. Повышение TNF-α и TNF-RI можно также рассматривать в качестве маркера аутоимунного воспаления. Дефицит IL-2, IL-10 и TGF-β3 при повышении IL-2 R в крови необходимо использовать как маркер воспалительных и аутоиммунных заболеваний почек, а повышение TGF-β1 – как ранний маркер развития нефросклероза, особенно у больных с гломерулонефритом. Увеличение TNF-α/ИЛ-10 более чем в 4 раза дает возможность позиционировать его в качестве дополнительного диагностического критерия воспалительного и аутоиммунного процесса в почках. Увеличение экскреции с мочой TNF-α на фоне снижения ИЛ-10 с сохранением стабильно высоких концентраций TGF-β1 является маркером воспаления и фиброза при воспалительных заболеваниях почек и гломерулонефритах. Своевременная нефропротективная терапия, направленная на торможение прогрессирования ХБП и ее осложнений, должна включать и модуляцию цитокинового статуса.
Для цитирования:
Семешина О.В., Лучанинова В.Н., Ни А., Маркелова Е.В., Горелик Н.В., Крутова А.С., Быкова О.Г. ДИАГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ ЦИТОКИНОВОГО ПРОФИЛЯ СЫВОРОТКИ КРОВИ ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК У ДЕТЕЙ. Нефрология. 2018;22(4):81-89. https://doi.org/10.24884/1561-6274-2018-22-4-81-89
For citation:
Semeshina O.V., Luchaninova V.N., Nee A., Markelova E.V., Gorelik N.V., Krutova A.S., Bykova O.G. DIAGNOSTIC SIGNIFICANCE OF BLOOD SERUM CYTOKINE PROFILE FOR CHRONIC KIDNEY DISEASE IN CHILDREN. Nephrology (Saint-Petersburg). 2018;22(4):81-89. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-4-81-89
ВВЕДЕНИЕ
Начало XXI века во всем мире ознаменовано ростом распространенности хронической болезни почек (ХБП) уже в детском возрасте, снижением качества жизни и социальной активности пациентов [1-6]. Морфологической основой дисфункции почек при ХБП является нефросклероз [7]. Детский возраст представляет собой уникальный период жизни человека, когда нефропротективные мероприятия наиболее эффективны. Поэтому поиск биомаркеров повреждения почечной ткани, как прогностически значимых факторов развития нефросклероза, имеет особое значение в педиатрии [7-11].
Участие цитокинов в патогенезе различных заболеваний почек подтверждено результатами ряда исследований последних лет [12-17]. Показано, что цитокины могут синтезироваться эпите- лиоцитами проксимальных канальцев, оказывая в дальнейшем пара- или аутокринное влияние на клетки-мишени, стимулируя процессы клеточной пролиферации, дифференцировки, роста и секреции [18, 19]. Несмотря на локальный характер действия, некоторые из них обнаруживаются в системном кровотоке и биологических жидкостях, что может иметь диагностическое значение при заболеваниях почек [20, 21]. Однако большая часть исследований в настоящее время посвящены цитокинам при отдельных группах или нозологических формах болезней почек без акцента на стадию ХБП и без сравнения изучаемых показателей в зависимости от первичного заболевания [12-17].
Цель исследования - изучение диагностической и прогностической значимости определения показателей цитокинового статуса сыворотки крови у детей с различными нозологическими формами заболеваний почек.
ПАЦИЕНТЫ И МЕТОДЫ
Под наблюдением находились 255 детей с различными заболеваниями почек. Контрольную группу составили 50 практически здоровых детей. Больные были распределены на 3 группы: 1-я группа - 16 детей с мочекаменной болезнью (МКБ) и дисметаболической нефропатией (ДМН) без инфекции, 2-я группа - 174 ребенка с микробно-воспалительными заболеваниями почек (МВЗП), 3-я группа - 65 детей с гломерулопатиями (ГН). Среди детей с МВЗП было 165 наблюдений с острым и хроническим пиелонефритом и 9 - с циститом. Развитие микробновоспалительного процесса в мочевой системе было обусловлено следующими факторами: ВПР МВС - 40, из них пузырно-мочеточниковый реф- люкс - 11, гидронефроз - 10, удвоение почек - 9, кисты почек - 3, гипоплазия почки - 3, стеноз пиелоуретрального сегмента - 2, тазовая дистопия - 2; ДМН - 80; нейрогенный мочевой пузырь (НМП) - 26 детей. При ХБП в зависимости от стадии выявлена различная патология. При 1 ст. - это ДМН и НДМП (средний возраст детей 9,1 года), при 2 ст. - ВПР МВС (представленные выше) и ДМН (средний возраст детей 6,8 года). Причем, у больных с ХБП 2 ст. в 70% случаев отмечалось сочетание нескольких факторов. При 3 ст. - ПМР, рефлюкс-нефропатия (мальчик 16 лет и девочка 13 лет), при 4 ст. - гидронефроз обеих почек (мальчик 1 год), при 5 ст. - кистозная дисплазия обеих почек (мальчик 15 лет),
Длительность болезни во всех группах наблюдаемых больных была больше 3 мес. У каждого ребенка определена стадия ХБП согласно классификации National Kidney Foundation-K/DOQI (2003) в соответствии с уровнем СКФ, рассчитанной по формуле Шварца (2009) [22, 23] (табл.1).
Преобладали дети с 1-й и 2-й стадией ХБП. Поэтому показатели цитокинового профиля детей с ХБП С3-5 стадией (ХПН) использовали только для оценки воспалительного индекса (ВИ), который рассчитывали как соотношение про- и противовоспалительных цитокинов [13, 14].
Средний возраст обследованных детей: 1-я группа - 10,7 ±2,7 года, 2-я группа - 8,7 ± 0,7 года, 3-я группа - 9,1 ± 1,1 года, p>0,1. По половому составу в 1-й и 3-й группах преобладали мальчики (87,5 и 60% соответственно), а во 2-й - девочки (83,3%).
Всем обследуемым было выполнено количественное определение в сыворотке крови следующих цитокинов: TNF-α (tumor necrosis factor a, фактор некроза опухоли альфа), TNFRI и TNFRII (tumor necrosis factor I and II receptor, рецепторы I и II к фактору некроза опухоли), IL-10 (interleukin-10, интерлейкин-10), TGFβ1 и TGFβ3 (transforming growth factor-β, трансформирующий фактор роста-β 1-го и 3-го типов), IL-2 (interleukin-2, интерлейкин-2), IL-2-SR (interleukin-2 solublereceptor, растворимый рецептор к интерлейкину-2). Забор крови осуществляли у каждого ребенка в утреннее время натощак, далее образцы крови хранили при -76 °С. Исследование проводили методом сэндвич-варианта твердофазного иммуноферментного анализа, с использованием специфических реактивов фирмы «R&DDiagnostics Inc» (США) в соответствии с рекомендациями фирмы-производителя. Учет результатов производили с помощью иммуноферментного анализатора «Multiscan» (Финляндия). Расчеты количества показателей осуществляли путем построения калибровочной кривой с помощью компьютерной программы, выражали в пг/ мл или нг/мл. Образцы крови исследовали в лицензированной лаборатории химии неинфекционного иммунитета Федерального государственного бюджетного учреждения науки «Тихоокеанский институт биоорганической химии им. Г.Б. Еляко- ва» Дальневосточного отделения Российской академии наук (руководитель отдела, д-р хим. наук проф. П.А. Лукьянов).
Таблица 1 / Table 1
Распределение больных в зависимости от стадии ХБП
Distribution of patients depending on the stage of CKD
|
Стадии ХБП |
Болезни органов мочевой системы (абс., %) |
|||||
|---|---|---|---|---|---|---|
|
ДМН и МКБ (n=16) |
МВЗП (n =174) |
ГН (n |
=65) |
|||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
С1 |
13 |
81,3 |
145 |
83,3 |
56 |
86,2 |
|
С2 |
3 |
18,7 |
25 |
14,4 |
6 |
9,2 |
|
С3 |
0 |
0 |
1 |
0,6 |
2 |
3,1 |
|
С4 |
0 |
0 |
2 |
1,1 |
1 |
1,5 |
|
С5 |
0 |
0 |
1 |
0,6 |
0 |
0 |
|
Всего |
16 |
100 |
174 |
100 |
65 |
100 |
Статистический анализ полученных данных проводили с использованием пакета прикладных программ «Statistica 10» («StatSoft», США), «Microsoft Excel 10». Для оценки показателей цитокинов применяли непараметрическую статистику и анализ качественных данных («U-критерий Манна-Уитни», р - значение двустороннее, расчет значения критерия корреляции R, медианы и квартилей). Для оценки цитокинового профиля крови у детей 3-й группы (МВЗП) использовали параметрическую статистику: средние величины признаков (М), ошибки средних величин (± mx), для оценки статистической значимости полученных результатов в расчетах применяли t-критерий Стьюдента. Для определения клинической значимости показателя TNF-α применялся ROC-анализ (Receiver Operator Characteristic) - метод линейной регрессии с построением ROC-кривых, который позволяет оценить качество модели (диагностического признака - его чувствительности и специфичности), с использованием программы Med Calc. При этом учитывался показатель AUC (Area Under Curve). О качестве теста судили по экспертной шкале для значений AUC. Нулевую статистическую гипотезу об отсутствии различий и связей отвергали при p<0,05.
РЕЗУЛЬТАТЫ
Фактор некроза опухоли альфа (ФНО-альфа, TNF-α) - это провоспалительный цитокин, синтезирующийся в основном моноцитами и макрофагами [20, 21]. В нашем исследовании у всех больных с заболеваниями почек уровень TNF-a в крови выше, чем у здоровых детей, причем достоверно выше у детей с МВЗП и ГН (табл. 2). Интересен тот факт, что у всех больных с заболеваниями почек уровень TNF-a в моче также достоверно выше (собственные исследования), чем у здоровых детей, наиболее высокий его показатель был обнаружен в группе больных с гломерулонефритами [24], что совпадает с данными других исследователей [14, 25-27]. И.И. Жизневская и соавт. (2014) показали, что дебют гломерулопатий независимо от дальнейшего их течения характеризовался высоким уровнем ФНО-альфа, что свидетельствует о выраженности воспалительного иммунопатологического процесса в почках при изучаемой патологии [14].
При выполнении бинарного логистического регрессионного анализа и построении ROC- кривой для показателя TNF-a определялось расположение кривой в левом верхнем углу как у детей с МВЗП, так и у детей с ГН. Интервал AUC под кривой для данных групп наблюдения был практически одинаковым (0,8). Это доказывает, что качество модели (по экспертной шкале) очень хорошее.
Известно, что множественные активности TNF реализируются через два типа рецепторов - тип 1 и тип 2 [20].Растворимые рецепторы связывают и нейтрализуют TNF-α. Показатель TNFRte крови у всех больных выше, чем у здоровых детей, но достоверных различий между всеми группами детей не обнаружено, причем наиболее высокий TNFRfy детей с гломерулонефритами в 1,3 раза по сравнению с контрольной группой. TNFRII в крови у всех наблюдаемых больных детей (группы 2-4) ниже, чем у здоровых. Самый низкий показатель TNFRII в крови обнаружен в группе детей с МВЗП, что статистически значимо (р<0,05) (табл. 2).
При анализе содержания TNF-α в крови у детей с острым (п=35) и хроническим пиелонефритом (п=80) (ПН) в динамике заболевания выявлено достоверное его повышение при остром пиелонефрите по сравнению с показателями контрольной группой (п=22) (21,87 ± 5,23 и 4,28 ± 0,67 пг/мл соответственно; р ≤ 0,005). Установлено достоверное увеличение TNF-α и у детей с хроническим пиелонефритом при обострении болезни (п=43), частичной (п=10) и полной клиниколабораторной ремиссии (п=27) по сравнению с контрольной группой (26,25 ± 4,77; 19,44 ± 3,51; 17,52 ± 3,47 пг/мл соответственно р ≤ 0,001) (рис. 1). В исследованиях О.Г. Быковой (2013, 2014) также статистически доказано повышение TNF-α в крови у детей на всех стадиях хронического пиелонефрита [16, 29].
При анализе показателей растворимого рецептора II фактора некроза опухоли-α выявлено значительное достоверное снижение растворимого рецептора II фактора некроза опухоли-α в крови у больных с острым пиелонефритом (1381,81 ± 167,79 пг/мл; р≤ 0,002) по сравнению с показателем контрольной группы (2897,94 пг/мл) (рис. 2).
При хроническом пиелонефрите также определено достоверное снижение уровня sTNFRII в крови у больных на всех стадиях, при этом более значимое его снижение отмечено в активной стадии (1766,37 ± 118,11 пг/мл; р≤ 0,02). В стадии частичной клинико-лабораторной ремиссии показатель sTNFRII равен 1813,83 ± 155,49 пг/мл (р< 0,05) и полной клинико-лабораторной ремиссии - 1993,24 ± 159,46 пг/мл (р <0,05) по сравнению с показателем контрольной группы (2897,94 пг/мл) (рис. 2).
Таблица 2 / Table 2
Содержание TNF-α и его растворимых рецепторов I и II типа в сыворотке крови у детей с заболеваниями почек
The content of TNF-α and its soluble Type I and II receptors in serum in children with kidney disease
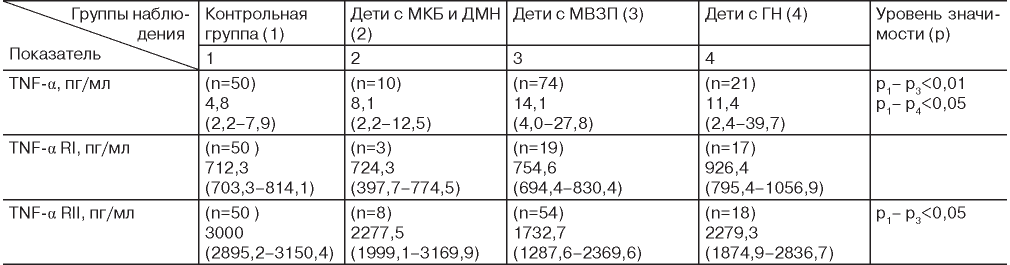
Примечание. Здесь и в табл. 3, 4: результаты представлены в виде медианы, нижнего и верхнего квартилей М (Q25-Q75). P1 - р2 - достоверность различий между здоровыми детьми и детьми с МКБ и ДМН; р, - р3 - достоверность различий между здоровыми детьми и детьми МВЗП; р1 - р4 - достоверность различий между пациентами с ГН и здоровыми детьми.
Таблица 3 / Table 3
Содержание IL-2 и его растворимого рецептора в сыворотке крови у детей с заболеваниями почек
The conoentration of IL-2 and its soluble serum receptor in children with kidney disease
|
Показатель |
Здоровые дети |
Дети с МКБ и ДМН |
Дети с МВЗП |
Дети с ГН |
Уровень значимости (р) |
|---|---|---|---|---|---|
|
1 |
2 |
3 |
4 |
||
|
IL-2, пг/мл |
(n=50) 9,0 (3,7-19,9) |
(n=2) 7,1 (6,3-7,8) |
(n=21) 0,4 (0,3-62,2) |
(n=16) 10,4 (0,3-970,5) |
р1- р3<0,001 р3- р4<0,05 |
|
IL-2 R, пг/мл |
(n=50) 356,4 (207,3-564,1) |
(n=2) 544,3 (325,1-763,4) |
(n=21) 436,2 (180,7-971,9) |
(n=16) 458,4 (307,3-861,2) |
|
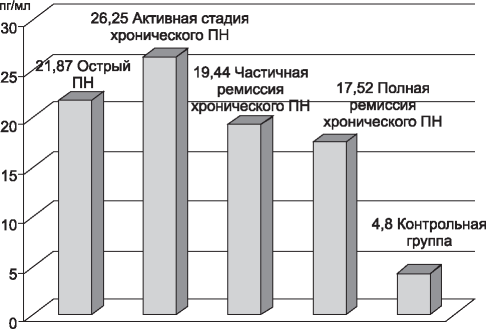
Рис. 1. Концентрация TNF-α в крови у детей с пиелонефритом.
Figure 1. TNF-α concentration in the blood of children with pyelonephritis.
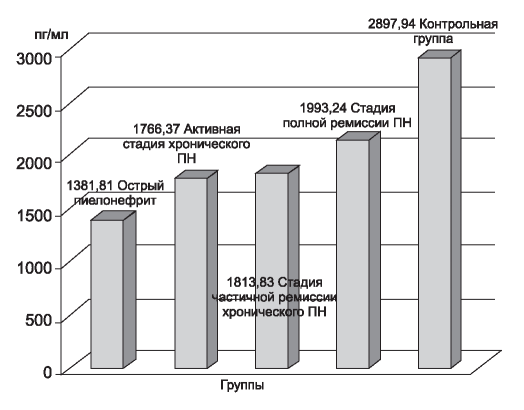
Рис. 2. Концентрация sTNFRII в крови у детей с пиелонефритом.
Figure 2. Concentration of sTNFRII in the blood of children with pyelonephritis.
Интерлейкин-2 (IL-2) - растворимый гликопротеид, являющийся провоспалительным цитокином, медиатором иммунитета и воспаления. Он продуцируется Т-клетками в ответ на антигенную и митогенную стимуляцию [20].В нашем исследовании IL-2 в крови у больных с МВЗП достоверно ниже по сравнению с группой здоровых детей (р<0,001). Однако уровень рецептора IL-2 R выше у всех детей с заболеваниями почек по сравнению с показателями контрольной группы (табл. 3). В исследованиях, проводимых нами ранее, показатель IL-2 в моче у всех больных достоверно ниже по сравнению с группой здоровых детей (р<0,05). Самый низкий показатель оказался у детей с обменными нарушениями. Однако уровень рецептора IL-2 R в моче достоверно выше у детей с МВЗП и детей с ГН по сравнению с группой здоровых детей. Самый высокий статистически значимый показатель зарегистрирован у детей с МВЗП, что вполне закономерно (р<0,05) [24].
IL-10 относится к группе противовоспалительных цитокинов [20]. В нашем исследовании показатель IL-10 в крови у больных детей всех групп оказался достоверно меньше, чем в контрольной группе (табл. 4). Самый достоверно значимый низкий показатель IL-10 в крови обнаружен в группе детей с МВЗП (р<0,001). Полученные данные совпадают с данными других исследователей [12, 15].
В крови нами исследованы противовоспалительные цитокины: TGF-β1 и TGF-β3. Выявлено, что уровень цитокина TGFβ1 у пациентов 4-й группы достоверно (и закономерно) выше, чем у детей контрольной группы (р<0,05). Интересно, что уровень цитокина TGFβ3 у детей с обменными заболеваниями оказался также выше, чем у здоровых детей. У детей с МВЗП и ГН показательTGF-β3 в крови оказался достоверно ниже по сравнению с детьми контрольной группы (см. табл. 4).
Известно, что при определении биомаркеров воспаления необходимо исследовать не только уровень цитокинов, но и их соотношений, что позволяет оценить относительный дефицит или гиперпродукцию изучаемых медиаторов [15]. В нашем исследовании мы использовали показатель цитокинового воспалительного индекса (ВИ), который рассчитывали как соотношение про- и противовоспалительных цитокинов. Итак, при оценке ВИ Т№-а/ИЛ-10 определен достоверно высокий его уровень у всех пациентов, особенно у детей с МВЗП (3-я группа наблюдения) индекс наиболее высокий (1,41±0,19, n=50), чем у здоровых детей (0,13±0,02, n=50), р<0,001 (табл. 5).
Таблица 4 / Table 4
Содержание противовоспалительных цитокинов в сыворотке крови у детей с заболеваниями почек
The contentration of anti-inflammatory cytokines in the blood serum in children with kidney disease
|
Показатель |
Здоровые дети |
Дети с МКБ и ДМН |
Дети с МВЗП |
Дети с ГН |
Уровень значимости (р) |
|---|---|---|---|---|---|
|
1 |
2 |
3 |
4 |
||
|
IL-10, пг/мл |
(n=50 ) 36,7 (20,7-60,1) |
(n=8 ) 14,5 (6,4-25,8) |
(n=78 ) 10,0 (1,9-26,8) |
(n=24) 12,6 (6,8-38,1) |
р1– р2<0,05 |
|
TGF-β1, нг/мл |
(n=50 ) 15,1 (12,4-36,8) |
(n=2) 18,5 (13,9-22,9) |
(n=12) 18,2 (12,2-22,3) |
(n=13) 35,5 (22,3-43,6) |
р1- р4<0,05 |
|
TGF-β3, пг/мл |
(n=50 ) 112,2 (106,0-126,4) |
(п=8) 123,3 (46,7-291,5) |
(п=74) 63,6 (19,3-110,7) |
(п=13) 52,1 (29,9-92,8) |
р1- р3<0,05 р1- р4<0,05 |
Таблица 5 / Table 5
Воспалительный индекс TNF-a/ИЛ-10
The inflammatory index TNF-α / IL-10
|
Показатель |
Контрольная группа |
Дети с МКБ и ДМН |
Дети с МВЗП |
Дети с ГН |
Уровень значимости (р) |
|---|---|---|---|---|---|
|
1 |
2 |
3 |
4 |
||
|
ΤΝΡ-α/ИЛ-Ю |
0,13±0,02 (n=50) |
0,56±0,2 (n=9) |
1,41±0,16 (n=76) |
0,9±0,19 (n=23) |
p1- р2<0,05 р1- рз<0,001 р1-р4<0,01 р2- рз<0,01 р3- р4<0,05 |
ОБСУЖДЕНИЕ
Фактор некроза опухолей (TNF-α) относится к провоспалительным цитокинам, роль его в прогрессировании ХБП исследована достаточно широко. Известно, что персистентное увеличение TNF ассоциируется с развитием недостаточности многих органов и летальностью, вызывая гипотензию, тахипноэ, диарею, гематурию, тромбопо- эз, метаболический ацидоз, а также многочисленные повреждения тканей, обычно наблюдаемые при остром воспалении. Кроме того, он характеризуется как фактор, вызывающий атрофию [20]. Однако же TNFRII ограничивает воспаление. В нашем исследовании повышение активности TNF-α сопровождается снижением растворимого TNF-RII в сыворотке крови, что свидетельствует о сохранении активности воспалительного процесса, особенно при обострении хронического пиелонефрита. sTNF-RII может быть использован в качестве дополнительного маркера воспаления почечной ткани. Выявлена положительная корреляционная связь между TNF-α и TNF-α RI (R = 0,58) у больных с ГН. TNF-α RI в этой группе наиболее высокий. Кроме того, в группах детей с МВЗП и ГН (3-я и 4-я группы наблюдения) показатель AUC составил 0,8. Это доказывает, что качество модели (по экспертной шкале) очень хорошее (по терминологии метода) и позволяет рекомендовать использование данного показателя в сыворотке крови в качестве дополнительного диагностического критерия развития воспаления (как специфичного и чувствительного маркера острого пиелонефрита и его хронизации). Одновременно, учитывая, что расположение ROC кривой TNF-α определялось в левом верхнем углу как у детей с МВЗП, так и у детей с ГН и интервал AUC для данных групп наблюдения был одинаковым (0,8), можно говорить о TNF-α как критерии иммунного воспаления почек.
Основной биологический эффект IL-2, благодаря которому он получил название ростового фактора лимфоцитов, заключается в стимуляции пролиферации различных клеточных типов [20]. IL-2 стимулирует клеточное деление как Т-лимфоцитов хелперов, синтезирующих его в ответ на антигенную стимуляцию, так и Т-лимфоцитов киллеров, действующих по ауто- кринному и паракринному типу. Кроме того, IL-2 в В-лимфоцитах стимулирует выработку антител, в моноцитах - продукцию провоспалительных цитокинов, фагоцитоз и бактерицидность [20, 21]. В ряде работ выявлено, что в лимфоцитах больных с идиопатическим нефротическим синдромом отмечаются высокие концентрации ИЛ-2, при этом уровень ИЛ-2 повышен при обострении и остаётся нормальным в ремиссии [14, 28]. Доказано, что в реализации поражения почек при хронической герпес-вирусной инфекции имеет значение нарушение клеточного иммунного ответа вследствие измененной функции инфицированных вирусом В-лимфоцитов и моноцитов. Так у детей с герпетической инфекцией и мембранозной нефропатией выявлена резко сниженная продукция IL-2 [29]. В нашем исследовании IL-2 крови у больных с МВЗП достоверно ниже по сравнению с группой здоровых детей (р<0,001). Однако уровень его рецептора IL-2 R выше у всех детей с заболеваниями почек, но достоверных различий обнаружено не было. Нами выявлена положительная корреляция между TNF-α и IL-2 R (R = 0,51) в крови у детей с ГН. Таким образом, воспалительные и аутоиммунные реакции у дефицитных по IL-2 больных детей можно объяснить снижением клеточного иммунитета, развитием лимфопролиферации и аутоиммунных расстройств. Повышение уровня IL-2 R можно отнести к маркерам воспаления [20].
Установлено, что показатель IL-10 в крови у здоровых детей достоверно выше, чем у наблюдаемых больных с заболеваниями почек. В исследовании, проводимом нами ранее, показатель IL-10 в моче у больных детей всех групп также оказался меньше, чем у здоровых детей. Самый достоверно значимый низкий показатель IL-10 в моче обнаружен в группе детей с МВЗП (р<0,05), что закономерно, учитывая патогенез этих заболеваний [24]. Это объяснимо с учетом известных данных о свойствах данного цитокина: IL-10 - противовоспалительный цитокин, супрессирующий продукцию провоспалительных цитокинов и являющийся существенным ингибитором клеточного иммунитета [20, 21]. Нами выявлена положительная корреляционная связь между IL-10 и IL-2 (R = 0,91) в крови у детей с МВЗП, что доказывает роль дефицита цитокинов ИЛ-10 и IL-2 в снижении клеточного иммунного ответа у больных с заболеваниями почек.
TGF-β - противовоспалительный цитокин, белок, контролирующий пролиферацию, клеточную дифференцировку и другие функции большинства клеток. Семейство трансформирующих ростовых факторов (TGF) у человека включает 3 основных: TGF-β1, TGF-β2, TGF-β3[20]. Цитокины семейства TGF имеют различное биологическое действие: изменение пролиферации клеток, в большинстве случаев - подавление; усиление формирования внеклеточного матрикса за счет активации синтеза его компонентов и подавления деградации; иммуносупрессивное действие [20]. При развитии патологии TGFβ1 является основным медиатором формирования фиброза и вероятно в группе больных с ГН, где он достоверно выше в крови, чем у здоровых детей (р<0,05), этот цитокин можно рассматривать как ранний маркер развития нефросклероза. Показатель TGF-β3 достоверно снижен у детей с микробно-воспалительными заболеваниями почек и у детей с ГН по сравнению со здоровыми (р<0,05). Это объяснимо с учетом известных данных о его свойствах: TGF-β3 - противовоспалительный цитокин, супрессирующий продукцию провоспалительных цитокинов и являющийся существенным ингибитором клеточного иммунитета [20, 21]. Нами выявлена сильная положительная корреляционная связь между IL- 10 и TGF-β3 (R = 0,88) в крови у детей с МВЗП. В собственных исследованиях, проводимых нами ранее, выявлено, что уровень цитокина TGFβ1 в моче у пациентов 3-й и 4-й групп достоверно (и закономерно) выше, чем у детей контрольной группы (U221/0,035, р<0,05 и 169/0,033, р<0,05 соответственно) [24]. Интересно, что уровень цитокина TGFβ3 в моче у детей с обменными заболеваниями оказался достоверно выше, чем у здоровых детей, что требует дальнейшего исследования и обсуждения [25].
ЗАКЛЮЧЕНИЕ
Повышение показателя TNF-α в сыворотке крови рекомендуется рассматривать как специфичный маркер имунного воспаления, а также острого пиелонефрита и перехода его в хроническую стадию, т.е. TNF-α можно считать универсальным цитокином, участвующим в различных патогенетических процессах при заболеваниях почек у детей. Снижение TNF-RII можно отнести к маркеру полной клинико-лабораторной ремиссии пиелонефрита. Повышение TNF-α-ΚΙ возможно рассматривать в качестве маркера аутоимунно- го воспаления. Дефицит IL-2, ИЛ-10 и TGFβ3 при повышении IL-2 R в крови необходимо использовать как маркер бактериально-воспалительных и аутоиммунных заболеваний почек, а повышение TGFβ1 - как ранний маркер развития нефросклероза, в частности, у больных с гломерулонефритами. Увеличение ВИ - TNF-α/ИЛ-10 более чем в 4 раза дает возможность позиционировать его в качестве дополнительного диагностического критерия микробно-воспалительного и аутоиммунного процесса в почках. Увеличение экскреции с мочой TNF-α на фоне снижения ИЛ-10 с сохранением стабильно высоких концентраций TGFβ1 является маркером воспаления и фиброза при микробно-воспалительных заболеваниях почек и гломерулонефритах. В более ранних наших экспериментальных работах мы определили те же данные по этим цитокинам в моче [24].
Таким образом, патологические процессы, лежащие в основе ХБП, сопровождаются изменением уровня провоспалительных и противовоспалительных цитокинов. Гиперпродукция и дефицит цитокинов при ренальной дисфункции способствуют усилению и развитию воспаления различного характера, фиброза и нефросклероза. Предупреждение неблагоприятного исхода и ранняя диагностика (1-2 стадии) ХБП у детей - одна из актуальных проблем детской нефрологии. Своевременная нефропротективная терапия, направленная на торможение прогрессирования ХБП и ее осложнений, должна включать и коррекцию цитокинового статуса.
Список литературы
1. National Kidney Foudation Kidney Disease Outcomes Quality Initiatives. K/DOQI Clinical Practice Guidelines for Chronic Kidney Disease Evaluation Classification Stratification. Am J Kidney Dis 2002; (39)
2. National Kidney Foudation, s Kidney Disease Outcomes Quality Initiative. clinical practice guidelines for chronic kidney disease in children and adolescents: evaluation, classification, and stratification. Pediatrics 2003; (111): 1416-1421
3. Harambat J, van Stralen KJ, Kim JJ, Tizard EJ. Epidemiology of chronic kidney disease in children. Pediatr Nephrol 2012; (27): 363-373
4. Зорин ИВ, Вялкова АА. Прогнозирование прогрессирования тубуло- интерстициального поражения почек у детей с рефлюкс-нефропатией. Нефрология 2015; 3(19): 65-71 [Zorin IV, Vialkova AA. Predicting the progression of tubulo-interstitial kidney damage in children with reflux-nephropathy. Nephrologiya 2015; 3(19): 65-71]
5. Смирнов АВ, Шилов ЕМ, Добронравов ВА и др. Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению. Левша, СПб., 2013 [Smirnov AV, Shilov EM, Dobronravov VA et al. National recommendations. Chronic kidney disease: the basic principles of screening, diagnosis, prevention and treatment approaches. Levsha, SPb., 2013]
6. Козыро ИА, СукалоАВ. Хроническая болезнь почек у детей. Педиатрия. Восточная Европа 2013; 2: 112-119 [Kozy`ro IA, Sukalo AV. Chronic kidney disease in children. Pediatriya. Vostochnaia Evropa 2013; 2: 112-119]
7. Смирнов ИЕ, Кучеренко АГ, Комарова ОВ. Биомаркеры формирования нефросклероза при хронической болезни почек у детей. Российский педиатрический журнал 2014; 17 (6): 10-15 [Smirnov IE, KucherenkoAG, Komarova OV. Biomarkers for the formation of nephrosclerosis in chronic kidney disease in children. Rossii`skii` pediatricheskii` zhurnal 2014; 17 (6): 10-15]
8. Вялкова АА, Зорин ИВ, Гордиенко ЛМ и др. Вопросы диагностики хронической болезни почек у детей. Практическая медицина 2013; 6: 72-77 [ Vialkova AA, Zorin IV, Gordienko L.M. et al. Questions of diagnosis of chronic kidney disease in children. Prakticheskaia meditcina 2013; 6: 72 -77]
9. Антонов ОВ, Китаева ЮЮ, Комарова АА. Концепция «Хронической болезни почек». Хроническая болезнь почек у детей: актуальность проблемы, определение понятия, классификация, современные подходы к формулировке диагноза. Ч. 1. Вестник Сур ГУ. Медицина 2013; 1: 24-28 [Antonov OV, KeitaevaIuIu, Komarova AA. The concept of «Chronic Kidney Disease». Chronic kidney disease in children: the urgency of the problem, the definition of the concept, classification, modern approaches to the formulation of the diagnosis. Part 1. Vestneyk- Sur GU. Meditcina 2013; 1: 24-28]
10. Комарова ОВ, Кучеренко АГ, Смирнов ИЕ, Цыгин АН. Динамика содержания сывороточных маркеров апоптоза для оценки прогноза хронической болезни почек у детей. Вопросы современной педиатрии 2013; 12 (5): 104-107 [Komarova OV, Kucherenko AG, Smirnov IE, TCy`gin AN. Dynamics of the concentration of serum apoptosis markers for assessing the prognosis of chronic kidney disease in children. Voprosy` sovremennoi` pediatrii 2013; 12 (5): 104-107]
11. Паунова СС. Патогенетические основы нефросклероза (Обзор литературы). Нефрология и диализ 2005; 7 (2): 130-135 [Paunova SS. Pathogenetic bases of nephrosclerosis (Review of the literature). Nefrologiia i dializ 2005; 7 (2): 130-135]
12. Хворостов ИН, Смирнов ИЕ, Зоркин СН. Обструктивные уропатии у детей. Российский медицинский журнал 2007; 1: 50-54 [ Khvorostov IN, Smirnov IE, Zorkin SN. Obstructive uropathy in children. Rossii`skii` meditcinskii` zhurnal 2007; 1: 50-54]
13. Корякова НН, Рожденственнская ЕД, Казанцева СВ и др. Особенности цитокинового профиля у больных хроническим гломерулонефритом с прогрессирующей хронической почечной недостаточностью. Тер арх 2006; 7/8 (5): 14- 17 [Koriakova N.N, Rozhdenstvennskaia ED, Kazantceva SV i dr. Features of the cytokine profile in patients with chronic glomerulonephritis with progressive chronic renal failure. Ter.arkh. 2006; 7/8 (5): 14-17]
14. Жизневская ИИ, Хмелевская ИГ, Вазинькова НС, Калинина ЗН. Динамика иммунологических показателей при острых и хронических гломерулонефритах у детей. Фундаментальные исследования 2014; 4: 269-273 [Zhiznevskaia II, Khmelevskaia IG, Vazin`kova NS, Kalinina ZN. Dynamics of immunological parameters in acute and chronic glomerulonephritis in children. Fundamental`ny`eissledovaniia 2014; 4: 269-273]
15. Хворостов ИН, Смирнов ИЕ, Зоркин СН. Дисбаланс цитокинов как фактор риска прогрессирования обструктивныхуропатий у детей. Детская хирургия 2005; 4: 14-18 [KhvorostovIN, SmirnovIE, Zorkin. Cytokine imbalance as a risk factor for the progression of obstructive uropathies in children. Detskaiahirurgiia 2005; 4: 14-18]
16. Ни А, Быкова ОГ, Васильева ТГ. Диагностическая роль фактора некроза опухоли- альфа и его рецептора второго типа в моче и крови у детей с пиелонефритом. Тихоокеанский медицинский журнал 2014; 4: 29-30 [Ni A, By`kova OG, Vasil`eva TG. Diagnostic role of tumor necrosis factor-alpha and its second type receptor in urine and blood in children with pyelonephritis. Tihookeanskii` meditcinskii` zhurnal 2014; 4: 29-30]
17. Карзакова ЛМ, Автономова ОИ, Степанова ИМ и др. Особенности цитокинового статуса при различных клинических вариантах гломерулонефрита. Клиническая лабораторная диагностика 2015 (6): 33-36. [Karzakova LM, Avtonomova OI, Stepanova IM et al. Features of cytokine status in various clinical variants of glomerulonephritis. Clinicheskaia laboratornaia diagnostika 2015 (6): 33-36]
18. Chevalier RL, Klahr S. Therapeutic approaches in obstructive uropathy. Semin Nephrol 1998;18 (6): 652-658
19. Klahr S. Obstructive nephropathy. Intern Med 2000; 39 (5): 355-361
20. Кетлинский СА, Симбирцев АС. Цитокины. Фолиант, СПб., 2008; 552 [Ketlinskii` SA, Simbirtcev AS. Cytokines. SPb: OOO «Izdatel`stvo Foliant». 2008; 552]
21. Хаитов РМ, Пинегин БВ, Ярилин АА. Руководство по клинической иммунологии. Диагностика заболеваний иммунной системы: руководство для врачей. ГЭОТАР – Медиа. М., 2009; 352 [Haitov RM, Pinegin BV, Iarilin AA. Guide to Clinical Immunology. Diagnosis of diseases of the immune system: a guide for doctors`. GEOTAR – Mеdia, M., 2009; 352]
22. Am. J. Clinical Practice Guidelines For Chronic Kidney Disease: Evaluation, Classification and Stratification. Kidney Dis 2003; 3 (42): 1-202
23. Schwartz GJ, Munoz A, Schneider MF et al. New equations to estimate GFR in children with CKD. J Am Soc Nephrol 2009; 20: 629-637
24. Семешина ОВ, Лучанинова ВН, Маркелова ЕВ и др. Особенности экскреции цитокинов с мочой при хронической болезни почек у детей. Клиническая нефрология 2017 (3): 46- 53 [Semeshina OV, Luchaninova VN, Markelova EV i dr. Features of excretion of cytokines with urine in chronic kidney disease in children. Clinicheskaia nefrologiia 2017 (3): 46-53]
25. Вялкова АА, Зорин ИВ. Роль трансформирующего фактора роста в формировании и прогрессировании интерстициального фиброза у детей с пузырно-мочеточниковым рефлюксом. Бюллетень Оренбургского научного центра УрО РАН (электронный журнал) 2013; 4: 1-9 [Vialkova AA, Zorin IV. The role of the transforming growth factor in the formation and progression of interstitial fibrosis in children with vesicoureteral reflux. Biulleten` Orenburgskogo nauchnogo centra UrO RAN (e`lektronny`i` zhurnal) 2013; 4: 1-9]
26. Глыбочко ПВ, Морозов ДА, Свистунов АА и др. Цитокиновый профиль крови и мочи у детей с обструктивными уропатиями. Курский научно-практический вестник «Человек и его здоровье» 2010 (2): 52-57 [Gly`bochko PV, Morozov DA, Svistunov AA i dr. Cytokine profile of blood and urine in children with obstructive uropathies. Kurskii` nauchno-prakticheskii` vestneyk «Cheloveki egozdorov`e» 2010 (2): 52-57]
27. Жизневская ИИ, Хмелевская ИГ. Особенности цитокинового профиля при гломерулопатиях у детей. Курский научно-практический вестник «Человек и его здоровье» 2013 (1): 62-66 [Zhiznevskaia II, KHmelevskaia IG. Features of the cytokine profile in children with glomerulopathies. Kurskii` nauchno-prakticheskii` vestneyk «Chelovek i egozdorov`e» 2013 (1): 62-66]
28. Елизарова СЮ, Королева ИВ, Сидорович ОВ, Нестеренко ОВ. Современная иммуносупрессивная терапия нефротического синдрома у детей. Международный журнал экспериментального образования 2014; 5: 44-45 [Elizarova SIu, Koroleva IV, Sidorovich OV, Nesterenko OV. Modern immunosuppressive therapy of nephrotic syndrome in children. Mezhdunarodny`i` zhurnal e`ksperimental`nogo obrazovaniia. 2014; 5: 44-45]
29. Сокуренко СИ, Федосеев АН, Борисова ТВ. Иммунологические нарушения у пациентов с ХБП. Перспективы иммунозаместительной терапии. Клиническая практика 2014; 3: 83-88 [Sokurenko SI, Fedoseev AN, Borisova TV. Immunological disorders in patients with CKD. Prospects of immunosupplement therapy. Perspektivy` immunozamestitel`noi` terapii. Clinicheskaia praktika 2014; 3: 83-88]
Об авторах
О. В. СемешинаРоссия
690078, Россия, г. Владивосток, пр. Острякова, д. 27
690106, Россия, г. Владивосток, пр. Острякова, д. 2
Семешина Ольга Владимировна, канд. мед. наук, нефрологическое отделение, институт педиатрии Тел.: 8(423) 245-54-43
В. Н. Лучанинова
Россия
191015, Россия, Санкт-Петербург, ул. Кирочная, д. 41
Проф. Лучанинова Валентина Николаевна, д-р мед. наук, кафедра педиатрии и детской кардиологии. Тел.: 8-911-151-04-01
А. Ни
Россия
690106, Россия, г. Владивосток, пр. Острякова, д. 2
Проф. Ни Антонина, д-р мед. наук, институт педиатрии. Тел.: 8-232-456-349
Е. В. Маркелова
Россия
690106, Россия, г. Владивосток, пр. Острякова, д. 2
Проф. Маркелова Елена Владимировна, д-р мед. наук, кафедра патологической и нормальной физиологии. Тел.: 8-914-707-85-59
Н. В. Горелик
Россия
690078, Россия, г. Владивосток, пр. Острякова, д. 27
Горелик Надежда Викторовна главный врач, Тел.: 8-914-705-00-50
А. С. Крутова
Россия
690078, Россия, г. Владивосток, пр. Острякова, д. 27
Крутова Александра Сергеевна нефрологическое отделение. Тел.: (423)245-54-43
О. Г. Быкова
Россия
690106, Россия, г. Владивосток, пр. Острякова, д. 2
Быкова Ольга Геннадьевна, канд. мед. наук, институт педиатрии. Тел.: 8-902-520-77-38
Рецензия
Для цитирования:
Семешина О.В., Лучанинова В.Н., Ни А., Маркелова Е.В., Горелик Н.В., Крутова А.С., Быкова О.Г. ДИАГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ ЦИТОКИНОВОГО ПРОФИЛЯ СЫВОРОТКИ КРОВИ ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК У ДЕТЕЙ. Нефрология. 2018;22(4):81-89. https://doi.org/10.24884/1561-6274-2018-22-4-81-89
For citation:
Semeshina O.V., Luchaninova V.N., Nee A., Markelova E.V., Gorelik N.V., Krutova A.S., Bykova O.G. DIAGNOSTIC SIGNIFICANCE OF BLOOD SERUM CYTOKINE PROFILE FOR CHRONIC KIDNEY DISEASE IN CHILDREN. Nephrology (Saint-Petersburg). 2018;22(4):81-89. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-4-81-89
JATS XML








































