Перейти к:
СОВЕРШЕНСТВОВАНИЕ КЛАССИФИКАЦИЙ ОСТРОГО ПОВРЕЖДЕНИЯ ПОЧЕК И ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК В ПЕДИАТРИЧЕСКОЙ НЕФРОЛОГИИ
https://doi.org/10.24884/1561-6274-2018-22-3-11-17
Аннотация
В статье приведены педиатрические классификации острого повреждения почек и хронической болезни почек у детей, нерешенные проблемы.
Для цитирования:
Савенкова Н.Д. СОВЕРШЕНСТВОВАНИЕ КЛАССИФИКАЦИЙ ОСТРОГО ПОВРЕЖДЕНИЯ ПОЧЕК И ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК В ПЕДИАТРИЧЕСКОЙ НЕФРОЛОГИИ. Нефрология. 2018;22(3):11-17. https://doi.org/10.24884/1561-6274-2018-22-3-11-17
For citation:
Savenkova N.D. CLASSIFICATION PERFECTION OF ACUTE KIDNEY INJURY AND CHRONIC KIDNEY DIEASE IN РEDIATRIC NEPHROLOGY. Nephrology (Saint-Petersburg). 2018;22(3):11-17. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-3-11-17
Острое повреждение почек (ОПП) и хроническая болезнь почек (ХБП) на современном этапе являются глобальной проблемой педиатрической нефрологии.
Актуальность педиатрической проблемы ОПП обусловлена многообразием причин развития и возрастными особенностями течения ОПП с высоким риском исхода в хроническую болезнь почек в детском возрасте. Развитие ОПП у доношенных и особенно у недоношенных новорожденных, находящихся в отделении интенсивной терапии, ассоциируется с высокой смертностью.
Актуальность педиатрической проблемы обусловлена частым формированием ХБП в детском возрасте при наследственной патологии почек, сочетанной врожденной аномалии почек и мочевыводящих путей (ВАПМП)/ congenital anomalies of the kidney and urinary tract (CAKUT) в отличие от взрослых пациентов.
В классификации ХБП (с оценкой СКФ по клиренсу креатинина), используемой в нефрологической практике, стратификация тяжести С1-5 c учетом возрастных особенностей СКФ возможна только для детей старше 2 лет, и это является проблемой.
Терминология и классификация острого повреждения почек в педиатрической нефрологии
Как известно, рабочей группой Acute Dialysis Quality Initiative (ADQI) (2002) введено более широкое, чем острая почечная недостаточность, понятие «острое повреждение почек», разработана классификация ОПП у взрослых [1]. Терминология и классификация ОПП приняты на 2-й Международной консенсус-конференции группы ADQI [1] и опубликованы R. Bellomo, C. Ronco, J.A. Kellum et al. (2004) [2]. Классификация RIFLE образована первыми буквами каждой из последовательно выделенных стадий ОПП: риск (Risk), повреждение (Injury), недостаточность (Failure), утрата (Loss), терминальная почечная недостаточность (End stage renal disease).
В соответствии с определением острым повреждением почек считают быстрое (в течение 48 ч) снижение функции почек, определяемое по нарастанию абсолютных значений сывороточного креатинина на 26,4 мкмоль/л или более, повышению концентрации сывороточного креатинина на 50% или более (в 1,5 раза от базального уровня), или по снижению объема мочи (документированная олигурия при диурезе менее 0,5 мл/кг массы тела/ч в течение 6 ч) [1-3].
В отечественной и зарубежной педиатрической нефрологической литературе используется терминология ОПП: острое повреждение почек, острое почечное повреждение / acute kidney injury [1-7].
Рабочей группой предложена для педиатрической нефрологии модифицированная классификация RIFLE, которая получила название педиатрической pRIFLE [4]. У детей в классификации p-RI- FLE по A. Akcan-Arikan, M. Zappitelli, L.L. Loftis и соавт. [4], в отличие от классификации у взрослых, для оценки тяжести ОПП используют расчетную скорость клубочковой фильтрации (СКФ) по формуле Schwartz (1976), учет диуреза за 8 и 16 ч (у взрослых пациентов за 6 ч) (табл. 1) [1].
Классификация получила название от первых букв каждой из последовательно выделенных стадий ОПП: риск (Risk), повреждение (Injury), недостаточность (Failure), потеря (Loss), терминальная почечная недостаточность (End stage renal disease) [5]. Критерии RIFLE, названные педиатрическими рRIFLE, широко используют для диагностики и стратификации тяжести ОПП у детей и подростков [4] (см. табл. 1).
Терминология, критерии диагностики ОПП у детей и взрослых пациентов обсуждаются в литературе. Z. Al-Ismaili, A. Palijan, M. Zappitelli (2011) в педиатрической модификации pRIFLE предлагают осуществлять стратификацию тяжести ОПП по 3 степеням от легкой «Risk» до тяжелой «Failure», но классы «Loss» и «End- stage kidney disease» не оценивать собственно стадиями ОПП, а обоснованно относить их к хроническим исходам ОПП [5].
На наш взгляд, положение Z. Al-Ismaili, A. Palijan, M. Zappitelli (2011) [5] диагностировать ОПП по 3 стадиям аргументированно обосновывает в педиатрической нефрологии диагностику и целенаправленную терапии ОПП классов «риск, повреждение, недостаточность», в результате которой можно добиться у детей восстановления функции почек с исходом в клиническое выздоровление. Авторы предлагают относить к исходам педиатрического ОПП классы «Loss» и «End-stage kidney disease», это дает возможность нефрологам правильно прогнозировать исход и определять стратегию заместительной почечной терапии диализом у детей.
Таблица 1 / Table 1
Педиатрическая модификация RIFLE критериев ОПП
Pediatric modification RIFLE criteria Acute Kidney Injury (A. Akcan-Arikan, M. Zappitelli, L.L. Loftis et al., 2007) [4]
|
Класс |
Клиренс креатинина, оцененный по формуле Schwartz (Ссг) |
Диурез |
|---|---|---|
|
Risk / Риск |
Снижение на 25% |
Диурез < 0,5 мл/кг/ч в течение 8 ч |
|
Injury / Повреждение |
Снижение на 50% |
Диурез < 0,5 мл/кг/ч в течение 16 ч |
|
Failure / Недостаточность |
Снижение на 75% или < 35 мл/мин/1,73 м2 |
Диурез < 0,3 мл/кг/ч в течение 24 ч или анурия в течение 12 ч |
|
Loss / Утрата |
Персистирующая недостаточность > 4 нед |
|
|
End stage renal disease / Терминальная почечная недостаточность |
Персистирующая недостаточность > 3 мес |
|
Таблица 2 / Table 2
Классификация ОПП по The Kidney Disease Improving Global Outcomes - KDIGO (2012) [6]
Classification of Acute Kidney Injury according to The Kidney Disease Improving Global Outcomes - KDIGO (2012) [6]
|
Стадия |
Креатинин плазмы |
Диурез |
|---|---|---|
|
1 |
Увеличение креатинина > 0,3 мг/дл ( ≥ 26,4 мкмоль/л) или прирост более чем в 50-99% от исходного значения в течение 48 ч |
<0,5 мл/кг/ч в течение более чем 6-12 ч |
|
2 |
Увеличение креатинина более чем в 100-199% от исходного значения в течение 7 дней (в 2-2,99 от базального) |
<0,5 мл/кг/ч в течение более чем 12 ч |
|
3 |
Увеличение креатинина ≥ 200% от исходного значения от исходного значения в течение 7 дней (в 3 от базального) или начало заместительной почечной терапии ОПП, или у пациентов менее 18 лет снижение СКФ < 35 мл/мин/1,73 м2 |
<0,3 мл/кг/ч в течение 24 ч или анурия в течение 12 ч |
Таблица 3 / Table 3
Классификация ОПП по критериям Acute Kidney Injury Network (AKIN) R.L. Mehta, J.A.Kellum, S.V. Shah et al. (2007) [7]
Acute Kidney Injury Network (AKIN) classification of Acute Kidney Injury R.L. Mehta, J.A.Kellum, S.V. Shah et al. (2007) [7]
|
Стадия |
Креатинин плазмы |
Диурез |
|---|---|---|
|
1 |
Увеличение ≥ 0,3 мг/дл (> 26,4 мкмоль/л) или прирост более чем на 150-200% (1,5-2 раза) от исходного значения |
<0,5 мл/кг/ч в течение более чем 6 ч |
|
2 |
Увеличение на 200-300% (более чем в 2-3 раза) от исходного значения |
<0,5 мл/кг/ч в течение более чем 12 ч |
|
3 |
Увеличение более чем на 300% (более чем в 3 раза) от исходного значения или увеличение ≥ 4,0 мг/дл ( ≥354 мкмоль/л) с острым приростом, по крайней мере, на 0,5 мг/дл (44 мкмоль/л) |
<0,3 мл/кг/ч в течение 24 ч или анурия в течение 12 ч |
В настоящее время в педиатрической модификации p-RIFLE осуществляется стратификация тяжести ОПП по 3 степеням (от легкой «Risk» до тяжелой «Failure»), а классы Loss» и «End-stage kidney disease» относят к исходам. В усовершенствованных педиатрических классификациях ОПП обоснованно выделяют 3 степени тяжести [6-8].
В 2012 году Kidney Disease Improving Global Outcomes (KDIGO) разработаны и представлены практические рекомендации по ОПП. Рабочая группа Acute Kidney Injury Work Group (AKI WG) KDIGO (2012) [6] опубликовала модифицированную классификацию ОПП с выделением 3 стадий (табл. 2).
В неонатальной нефрологии разработаны и предложены классификации ОПП с выделением 3 стадий [7, 8].
Классификация ОПП/Acute kidney injury Network, разработанная Обществом неонатальной почки / Neonatal Kidney Collaborative (2007) по критериям увеличения креатинина и снижения почасового диуреза (за 6, 12 и 24 ч), нашла широкое применение в практике [7] (табл. 3).
Таблица 4 / Table 4
Предлагаемая классификация ОПП у новорожденных (J.G. Jetton, D.J. Askenazi, 2012) [8]
Proposed neonatal acute kidney injury classification definition (J.G. Jetton, D.J. Askenazi, 2012) [8]
|
Стадия |
Креатинин |
|
0 |
Креатинин без изменений или <0,3 мг/дл |
|
1 |
↑ креатинина 0,3 мг/дл или I креатинина 150-200% от исходного значения |
|
2 |
↑ креатинина 200-300% от исходного значения |
|
3 |
↑ креатинина 300% от исходного значения или ↑ 2,5 мг/дл или получение диализа |
Усовершенствованную классификацию ОПП по AKIN (2007) [7] и KDIGO (2012) [6] у новорожденных с выделением 3 стадий (с учетом нарастания сывороточного кретинина) опубликовали J.G. Jetton et al. (2012, 2016) [8, 9].
J.G. Jetton, D.J. Askenazi (2012) [8] предложена классификация ОПП у новорожденных с учетом увеличения кретинина от исходного значения (креатинин без изменений или <0,3 мг/дл), без оценки снижения почасового диуреза (табл. 4). Практическая ценность выделения 0 стадии в неонатальной классификации ОПП обусловлена тем, что уровень креатинина в 0 стадии и есть исходное значение, от которого будут проводиться расчет его нарастания и диагностика 1, 2, 3 стадий.
Как известно, до третьего дня жизни новорожденных уровни креатинина в сыворотке крови являются отражением уровня креатинина у матери. Затем уровни креатинина у новорожденных постепенно снижаются и нормализуются.
Классификация ОПП по KDIGO (2012) у новорожденных (по критериям сывороточного креати- нина и почасового диуреза с выделением 0 стадии апробирована в AWAKEN Cohort Study and J.G. Jetton et al (2016) [9] (табл. 5). В международное эпидемиологическое исследование (AWAKEN Cohort Study) из 4 стран и 24 институтов вошли 2190 новорожденных детей [9].
Как следует из представленных данных, в педиатрической нефрологической литературе и практике используют усовершенствованные классификации ОПП [6-9].
Второй важной задачей при стратификации тяжести ОПП в классификации у новорожденных, грудных и детей раннего, дошкольного и школьного возраста является правильная интерпретация показателей креатинина и расчетной СКФ в формуле Schwartz.
СКФ в формуле Schwartz, рассчитанная по клиренсу креатинина с учетом роста [10,11], и диурез являются стандартизированными показателями для диагностики и оценки тяжести ОПП у детей [1].
Таблица 5 / Table 5
Классификация ОПП у новорожденных по критериям Neonatal Kidney Collaborative (NKC-2007), KDIGO (2012)
Classification of neonatal AKI according to NKC (2007), KDIGO (2012) AWAKEN Cohort Study and J.G. Jetton et al. (2016) [9]
|
Стадия |
Изменения сывороточного креатинина (SCr) |
Диурез |
|---|---|---|
|
0 |
Нормальный креатинин или уровень <0,3 мг/дл |
>1 мл/кг/ч |
|
1 |
уровень креатинина ≥ 0,3 мг/дл в течение 48 час или уровень креатинина более чем в 1,5-1,9 раз от исходного значения в течение 7 дней |
>0,5 мл/кг/ч или <1мл/кг/ч |
|
2 |
уровень креатинина ≥ 2-2,9 раза от исходного значения |
>0,3 мл/кг/ч или <0,5 мл/кг/ч в течение более чем 12 ч |
|
3 |
уровень креатинина более > 3,0 мг/дл или креатинин ≥ 2,5 мг/дл или получает диализ |
≤0,3 мл/кг/ч |
Формула Schwartz:
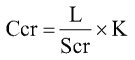
(Scr - креатинин сыворотки, мл/дл [креатинин 1 мг/дл равен 88 мкмоль/л); L - рост (см); K - коффициент]. Однако в отечественной практике сывороточный креатинин определяется чаще в мкмоль/л или ммоль/л. В табл. 6 представлены показатели К-коэффициента в возрастном аспекте с учетом показателей креатинина сыворотки мг/дл, мкмоль/л [10-12].
Таблица 6 / Table 6
Значение К-коэффициента для формулы Schwartz [10-12]
Mean K-Value for Schwartz Formula [10,11, 12]
|
Возраст детей (годы) |
Креатинин крови |
|
|---|---|---|
|
мг/дл |
мкмоль/л |
|
|
Для недоношенных до 1 года |
0,33 |
29,2 |
|
Для доношенных до 1 года |
0,45 |
39,8 |
|
Дети от 2-12 лет |
0,55 |
48,6 |
|
Девочки 13-21 |
0,55 |
48,6 |
|
Мальчики 13-21 |
0,70 |
61,9 |
Таблица 7 / Table 7
Нормальные показатели СКФ у новорожденных, детей и подростков
Normal GFR in Neonates, Children and Adollescents G.J. Schwartz et al. (1987), V. Langlois (2008) [11, 12]
|
Возраст (пол) |
Средняя СКФ ± SD (мл/мин/ 1,73 м2)* |
|---|---|
|
29-34-я неделя гестационного возраста,1-я неделя (недоношенные мальчики и девочки) |
15,3±5,6 |
|
29-34-я неделя гестационного возраста, 2-8-я недели (недоношенные мальчики и девочки) |
28,7±13,8 |
|
29-34-я неделя гестационного возраста, более (>) 8 нед (недоношенные мальчики и девочки) |
51,4 |
|
1-я неделя (доношенные мальчики и девочки) |
40,6 ± 14,8 |
|
2-8-я недели (доношенные мальчики и девочки) |
65,8 ± 24,8 |
|
>8 нед (доношенные мальчики и девочки) |
95,7 ± 21,7 |
|
2-12 лет (мальчики и девочки) |
133,0 ± 27,0 |
|
13-21 год (мальчики-подростки) |
140,0 ± 30,0 |
|
13-21 год (девушки) |
126,0 ± 22,0 |
*Данные для трех измерений. SD - стандартное отклонение.
В табл. 7 даны нормальные показатели СКФ у новорожденных, детей и подростков по V. Langlois (2008) [12].
N. Lameire et al. (2017) [13], обобщая всемирную эпидемиологию педиатрического ОПП, обсуждают существующие классификации ОПП. Авторы делают заключение, в настоящее время, несмотря на некоторые недостатки, традиционные классификации ОПП по рRIFLE (2007) и KDGO (2012) являются наиболее полезными для клинической педиатрической практики.
Z. Ricci, S. Romagnoli (2018) [13], указывают на то, что классификации ОПП для детей рRIFLE (2007), для новорожденных AKIN (2007) и KDIGO (2012), с учетом показателей сывороточного креатинина и почасового диуреза, практичны для диагностики и стратификации тяжести, обоснования терапии.
Исследования в педиатрической нефрологии показали, что эпидемиология ОПП сдвигается от первичного почечного заболевания к вторичному вследствие другого заболевания или его лечения (ОПП вследствие экзогенных отравлений, кардиохирургических операций, осложнений после трансплантации гемопоэтических стволовых клеток и других) [13-18].
J.G. Jetton, L. Boohaker, S.K. Sethi et al. (2017) [19] в международном исследовании неонатального ОПП (AWAKEN) (из 24 неонатальных институтов 4 стран) 2162 новорожденных. Из 2022 новорожденных у 605 (30%) диагностировано ОПП. Младенцы с ОПП имели более высокую смертность, чем дети без ОПП. Авторы показали, что 1417 младенцев имели более длительный срок пребывания в стационаре. ОПП у новорожденных является независимым фактором риска смертности и увеличения продолжительности пребывания в стационаре.
Исходами ОПП у детей и подростков являются выздоровление с полным восстановлением функции, неполное восстановление функции, утрата функции и терминальная почечная недостаточность. А.В. Смирновым и соавт. (2015) систематизированы исходы ОПП: полное выздоровление, выздоровление с дефектом, терминальная почечная недостаточность [20].
Отмечен рост частоты ОПП и ХБП у детей и подростков, однако частота перехода ОПП в ХБП остается малоизученной [15]. Степень тяжести и продолжительность ОПП у детей являются решающими факторами для прогрессирования в ХБП [13-18]. Отсутствие масштабных эпидемиологических исследований ОПП и частоты перехода ОПП в ХБП представляет собой еще одну нерешенную проблему педиатрической нефрологии. Педиатру-нефрологу следует по существующим классификациям стратифицировать тяжесть ОПП и определить риск исхода в ХБП.
Таблица 8 / Table 8
Стадии хронической болезни почек в классификации K/DOQI (2002) [21]
K/DOQI Classification of the Stages of Chronic Kidney Disease (2002) [21]
|
Стадия |
Описание |
СКФ (мл/мин/1,73 м2) |
|---|---|---|
|
1 |
Повреждение почки с нормальной или повышенной СКФ |
>90 |
|
2 |
Повреждение почки с незначительным снижением СКФ |
60-89 |
|
3 |
Умеренное снижение СКФ |
30-59 |
|
4 |
Значительное снижение СКФ |
15-29 |
|
5 |
Почечная недостаточность |
<15 |
Терминология и классификация хронической болезни почек в педиатрической нефрологии
В практических клинических рекомендациях по ХБП: оценка, классификация, стратификация K/DOQI (2002) [21] представлена классификация с выделением 5 стадий ХБП, которая основана на оценке СКФ, в нефрологической практике предназначена для взрослых и детей старше 2 лет с учетом возрастных особенностей СКФ. Как известно, у детей 2 лет и более СКФ составляет 133,0±27 мл/мин/1,73 м2) [12].
В соответствии с определением ХБП по K/DOQI, NKF-K/DOQI и R. Hogg et al. (2003) [21, 22], пациенты имеют ХБП, если присутствует один из следующих критериев:
- Повреждение почек в течение 3 мес или более со структурными или функциональными нарушениями почек, с или без снижения СКФ, манифестирующие один или более из следующих признаков:
- нарушения в составе крови или мочи;
- нарушения при морфологическом исследовании биоптата почки;
- нарушения при визуализации почек.
- Снижение скорости клубочковой фильтрации (СКФ) < 60 мл/мин/1,73 м2 в течение 3 мес и более, с или без других признаков повреждения почек, описанных выше.
В соответствии с рекомендациями K/DOQI (2002), тяжесть ХБП стратифицируют по СКФ, рассчитанной по клиренсу ркеатинина, с выделением 5 стадий (от 1 до 5 - терминальной почечной недостаточности) [21] (табл. 8).
R. J. Hogg et al., NKF K/DOQI (2003) [22] адаптирована у детей классификация ХБП у детей, разработанная K/DOQI (2002) [21], и предложена к использованию в педиатрической нефрологиче- ской практике (табл. 9).
Таблица 9 / Table 9
Классфикация стадий ХБП по NKF- K/DOQI (2002), R. Hogg et al (2003) [21,22]
NKF-K/DOQI Classification of the stages of CKD (2002) NKF-K/DOQI, R. Hogg et al (2003) [21,22]
|
Стадия |
Описание |
СКФ (мл/мин/1,73 м2) |
Активный план |
|---|---|---|---|
|
1 |
Повреждение почки при нормальной или повышенной СКФ |
> 90 |
Терапия первичного сопутствующего состояния. Медленное прогрессирование ХБП, низкий риск кардиоваскулярных заболеваний |
|
2 |
Повреждение почки с незначительным снижением СКФ |
60-89 |
Оценка скорости прогрессии ХБП |
|
3 |
Умеренное снижение СКФ |
30-59 |
Диагностика и лечение осложнений |
|
4 |
Значительное снижение СКФ |
15-29 |
Подготовка к заместительной почечной терапии |
|
5 |
Почечная недостаточность |
<15 (или диализ) |
Заместительная почечная терапия |
KDIGO и A.S. Levey, K.U. Eckardt, Y.Tsukamoto (2005) дали обоснование в классификации ХБП по K/DOQI (2002) выделять в 3 стадии C3A и C3b с учетом СКФ [23]. В дальнейшем KDIGO (2012) опубликована классификация ХБП, в которой выделены в стадии 3 (СКФ от 59 до 30 мл/мин) C3A (СКФ от 59 до 45 мл/мин) и C3B (СКФ от 44 до 30 мл/мин) [24].
Классификация ХБП по KDIGO CKD Work Group (2012) [24] с выделением стадии С3А и С3В, приведенная А.В. Смирновым и соавт. в Российских Национальных рекомендациях по ХБП (2012) [25], широко внедрена во взрослую нефро- логическую практику.
Однако в международной и отечественной педиатрической нефрологической практике используется стратификация стадий ХБП по K/DOQI (2002), NKF-K/DOQI и R. Hogg et al. (2003) [21, 22].
В 7-м переиздании International Pediatric Nephrology Association (IPNA) Pediatric Nephrology (2016), опубликованной под редакцией авторитетных ученых E. D. Avner, W.E. Harmon, P. Niaudet, N. Yoshikawa, E. Emma, S.L. Goldstein, в нефрологической практике рекомендовано использовать стратификацию 5 стадий ХБП у детей и подростков по K/DOQI (2002) без описательной характеристики 3А и 3В стадий [26, 27]. Авторы подчеркивают, классификация ХБП в педиатрической нефрологической практике предназначена для детей старше 2 лет с учетом возрастных особенностей СКФ [22, 26, 27].
Стратификацию степеней тяжести ХБП у детей, перенесших ОПП, следует проводить в соответствии с международными педиатрическими классификациями [21, 22, 26, 27].
Терминология, классификация ХБП по K/DOQI (2002), R.J. Hogg et al., NKF K/DOQI (2003) [21, 22] без описательной характеристики 3А и В стадий широко используются в международной и отечественной педиатрической нефрологической практике [26-33].
Как известно, этиологическая структура ХБП у детей и взрослых пациентов различна. J. Haram- bat et al. (2012) [32] указывают на то, что большинство результатов эпидемиологических исследований ХБП у детей основано на данных регистра больных с терминальной стадией ХБП, а информация о более ранних стадиях педиатрического ХБП по-прежнему ограничена. J. Harambat et al. (2012) [32] утверждают, что врожденные аномалии почек и мочевыводящих путей (CAKUT) и наследственные нефропатии составляют две трети в этиологической структуре ХБП у детей по данным исследований в развитых странах, в то время как приобретенные причины ХБП по результатам исследований преобладают в развивающихся странах. У детей с врожденными нарушениями наблюдается более медленное прогрессирование ХБП, чем у таковых с гломерулонефритом, это снижает долю CAKUT в структуре терминальной ХБП.
По нашим данным, частота наследственной патологии почек и CAKUT-синдрома в этиологической структуре ХБП С1-5 у 80 детей в возрасте от 1 до 18 лет составляет 75% [33].
В отечественной педиатрической нефрологии целесообразно проведение многоцентровых эпидемиологических исследований ОПП и ХБП у детей.
ЗАКЛЮЧЕНИЕ
В отечественной и зарубежной педиатрической литературе предметом специального обсуждения являются классификации и стратификации тяжести ОПП и ХБП. Совершенствование педиатрических классификаций ОПП и ХБП с учетом возрастных особенностей функции почек у детей представляется важным и необходимым.
Нам, педиатрам-нефрологам, следует сосредоточить свое внимание на ранней диагностике и стратификации тяжести ОПП и ХБП по педиатрическим классификациям, рекомендованным международным научным сообществом The International Pediatric Nephroology Association, The European Sodety for Paediatric Nephrology, рабочими группами национальных педиатрических нефрологических ассоциаций и обществ, и внедрить их в практику учреждений здравоохранения.
Необходим единый подход в отечественной педиатрической нефрологии к принятым и усовершенствованным на современном этапе классификациям ОПП и ХБП у детей.
Список литературы
1. Bouman C, Kellum JA, Lamiere N, Levin N. Definition of acute renal failure. Acute Dialysis Quality Initiative. 2th International Consensus Conference-2002
2. Bellomo R, Ronco C, Kellum JA, Mehta RL, Palevsky P. (ADQI workgroup). Acute renal failure – definition, outcome measures, animal models, fluid therapy and information technology needs: the Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. Crit Care Сlin 2004; 8 (4): 204–212
3. Смирнов АВ. Примечание главного редактора журнала «Нефрология» к вопросу о терминологии в нефрологии. Нефрология 2013; 17(2):104–105
4. Аkcan-Arikan A, Zappitelli M, Loftis LL et al. Modified RIFLE criteria in critically ill children with Acute Kidney Injury. Kidney Int 2007; 71 (10): 1028–1035
5. Al-Ismaili Z, Palijan A, Zappitelli M. Biomarkers of acute kidney injury in children: discovery, evaluation, and clinical application. Pediatr Nephrol 2011; 26 (1):29–40
6. Kidney Diseases Improving Global Outcomes (KDIGO). Acute Kidney Injury Work Group. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Inter 2012; (2) [Suppl] 1:1–138
7. Mehta RL, Kellum JA, Shah SV et al. Acute Kidney Injury Network: report of an initiative to improve outcomes in acute kidney injury. Crit Care Clin 2007; 11 (2): 31
8. Jetton JG, Askenazi DJ. Update on acute kidney injury in the neonate Curr Opin Pediatr 2012; 24:191–194
9. Jetton JG, Boohaker RJ, Sethi SK et al. Assessment of Worldwide Acute Kidney Injury Epidemiology in Neonates (AWAKEN): Incidence and Outcomes from an International Multi-Center Cohort Study. Abstracts of the 2nd International Symposium on AKI in Children, June 24-26, 2016, Concinnati, Ohio,USA. Pediatr Nephrol 2016; 31:1201–1215
10. Schwartz GJ, Haycock GB, Edelmann CM et al. A simple estimate of glomerular filtration rate in children derived from body length and plasma creatinine. Pediatrics 1976; 58(2): 259–263
11. Schwartz GJ, Brion LP, Spitzer A. The use of plasma creatinine concentration for estimating glomerular filtration rate in infants, children, and adolescent. Pediatr Clin North Am 1987; 34 (3):571–590
12. Laglois V. Laboratory Evalution at Different Ages. In: Comprehensive pediatric nephrology. Eds. D.F. Geary, F. Schaefer Mosby Elsevier, Philadelphia. 2008; 39–54
13. Lameire N, Van Bisen Wim, Vanholder R. Epidemiology of acute kidney injury in infants, children worldwide, including developing countries. Pediatr Nephrol 2017; 32 (8):1301–1314. DOI:10.1007/s00467-016-3433-2
14. Ricci Z, Romagnoli S. Acute Kidney Injury: Diagnosis and Classification in Adults and Children. In: Acute Kidney Injury-Basic Research and Clinical Practice. Eds: X. Ding, M.H. Rosner, C.Ronko. Kontrib Nephrol. Basel. Karger. 2018;193:1–12. DOI:10.1159/000484956
15. Goldstein SL, Devarajan P. Acute kidney injury in childhood: should we be worried about progression to CKD? Pediatr Nephrol 2011; 26 (1): 29–40
16. Goldstein SL, Zappitelli M. Evaluation and Management of Acute Kidney Injury in Children. Pediatric Nephrology. Eds: Avner ED, Harmon WE, Niaudet P, Yoshikawa N. 7 Completely Revised, Updated and Enlarged Edition., Springer– Verlag Berlin Heidelberg 2016; Vol 2:2140–2167
17. Савенкова НД, Панков ЕА. Нерешенные проблемы острого повреждения почек у детей. Нефрология 2015; 19(3): 9–19
18. Савенкова НД, Чемоданова МА, Панков ЕА. Острое повреждение почек у детей. Нефрология 2013; 17(4): 26–35
19. Jetton JG, Boohaker L, Sethi SK et al. Incidence and outcomes of neonatal acute kidney injury (AWAKEN): a multicentre, multinational, observational cohort study. Lancet Child Adolesc Health 2017; 1:184–194
20. Смирнов АВ, Добронравов ВА, Румянцев АШ, Каюков ИГ. Острое повреждение почек. ООО «Медицинское информационное агенство», М, 2015; 488
21. K/DOQI Kidney Disease Outcomes Quality Initiative. Clinical Practice Guidelines for Chronic Kidney Disease: Evaluation, Classification Stratification. Am J Kidney Dis (AJKD) 2002; 39 (2) Suppl. 1: 1–266
22. Hogg RJ, Furth S, Lemley KV et al. National Kidney Foundation’s Kidney Disease Outcomes Quality Initiative clinical practice guidelines for chronic kidney disease in children and adolescents: evaluation, classification, and stratification. Pediatrics 2003;111 (6):1416–1421
23. KDIGO and Levey AS, Eckardt KU, Tsukamoto Y, Levin A, Coresh J, Rossert J, De Zeeuw D, Hostetter TH, Lameire N, Eknoyan G. Definition and classification of chronic kidney disease: a position statement from Kidney Disease: Improving Global Outcomes Kidney Int 2005; 67(6):2089–2100. DOI: 10.1111/j.1523-1755.2005.00365.x
24. Kidney Disease Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2012 Clinical Practice guideline for the evaluation and management of Chronic Kidney Disease. Kidney Inter Supp 2013; 3 (l):1–150
25. Смирнов АВ, Шилов ЕМ, Добронравов ВА [и др.] Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению. Национальные рекомендации. Нефрология 2012;16 (1):89–115
26. Schnaper HW. Pathophysiology of Progressive Renal Disease in Children. Pediatric Nephrology. Eds:Avner ED, Harmon WE, Niaudet P, Yoshikawa N. 7 Completely Revised, Updated and Enlarged Edition. Springer– Verlag Berlin Heidelberg. 2016; Vol 2: 2171–2207
27. Van De Voorde R, Warady BA. Management of Chronic Kidney Disease. Pediatric Nephrology. Eds: Avner ED, Harmon WE, Niaudet P, Yoshikawa N. 7 Completely Revised, Updated and Enlarged Edition. Springer– Verlag Berlin Heidelberg. 2016; Vol 2: 2108–2251
28. Вялкова АА. Хроническая болезнь почек. Оренбургский медицинский вестник 2015; 3 (2):42–51
29. Лысова НД, Савенкова НД. Показатели обмена железа, эритропоэтина и фактора, индуцированного гипоксией-1α, при анемии у детей с хронической болезнью почек. Нефрология 2017; 6 (3): 68–77
30. Ratcliffe LE. Deficiency in CKD: A Summary of the NICE Guideline Recommendations and Their Rationale. Am J Kidney Dis 2016:67(4):548–558
31. Van DeVoorde RG, Wong CS, Warady BA. Management of Chronic Kidney Disease in Children. Pediatric Nephrology. Eds: ED Avner, WE Harmon, P Niaudet, N. Yoshikawa. 7 Completely Revised, Updated and Enlarged Edition. Springer–Verlag Berlin Heidelberg. 2016; Vol. 2: 2208–2251
32. Настаушева НС, Стахурлова ЛИ, Жданова ОА и др. Физическое развитие детей с хронической болезнью почек (ХБП). Нефрология 2015; 19(3):32–37
33. Harambat J, van Stralen KJ, Kim JJ, Tizard EJ. Epidemiology of chronic kidney disease in children. Pediatr Nephrol 2012; 27(3):363–373. DOI: 10.1007/s00467-011-1939-1
34. Лысова ЕВ, Савенкова НД. CAKUT-синдром в этиологической структуре хронической болезни почек у детей и подростков. Нефрология 2017; 21 (3): 69–74
Об авторе
Н. Д. СавенковаРоссия
проф., д-р мед. наук, зав. каф. факультетской педиатрии
Рецензия
Для цитирования:
Савенкова Н.Д. СОВЕРШЕНСТВОВАНИЕ КЛАССИФИКАЦИЙ ОСТРОГО ПОВРЕЖДЕНИЯ ПОЧЕК И ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК В ПЕДИАТРИЧЕСКОЙ НЕФРОЛОГИИ. Нефрология. 2018;22(3):11-17. https://doi.org/10.24884/1561-6274-2018-22-3-11-17
For citation:
Savenkova N.D. CLASSIFICATION PERFECTION OF ACUTE KIDNEY INJURY AND CHRONIC KIDNEY DIEASE IN РEDIATRIC NEPHROLOGY. Nephrology (Saint-Petersburg). 2018;22(3):11-17. (In Russ.) https://doi.org/10.24884/1561-6274-2018-22-3-11-17
JATS XML








































